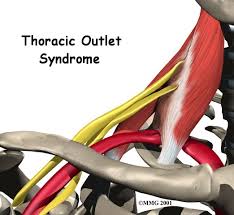
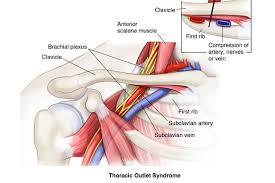
متلازمة مخرج الصدر Thoracic Outlet Syndrome تُعد متلازمة مخرج الصدر مجموعة من الاضطرابات التي تحدث عند انضغاط الأوعية الدموية أو الأعصاب في المساحة بين الترقوة والضلع الأول قد يتسبب ذلك في الشعور بألم في الكتفين والرقبة والشعور بخدر في الأصابع.
أسباب متلازمة مخرج الصدر
بشكل عام، يكون السبب لمتلازمة مخرج الصدر انضغاط الأعصاب أو الأوعية الدموية في مخرج الصدر، أسفل الترقوة بالضبط.
ويختلف سبب الانضغاط ويمكن أن يتضمن ما يلي:
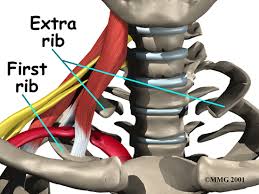
- التشوهات التشريحية.
يمكن أن تتضمن التشوهات الوراثية التي توجد عند الولادة (الخِلقية) ضلعًا إضافيًا يوجد فوق الضلع الأول (الضلع الرقبي) أو شذوذ الحزمة الليفية الصلبة التي تربط العمود الفقري بالضلع.
- وضعية الجسم السيئة.
يمكن أن يؤدي سقوط الكتفين أو ثبات الرأس في وضع إلى الأمام إلى انضغاط منطقة مخرج الصدر.

- الصدمات.
يمكن للحوادث ذات الصدمات، مثل حوادث السيارات، أن تؤدي إلى تغييرات داخلية والتي تضغط بعد ذلك على أعصاب مخرج الصدر وبدء الأعراض المرتبطة بالحوادث ذات الصدمات غالبًا ما يتأخر.

- الأنشطة المتكررة.
يمكن لفعل نفس الأشياء بشكل متكرر أن يؤدي إلى تلف أنسجة الجسم مع مرور الوقت.
ويمكن أن يلاحظ الشخص أعراض متلازمة خروج الصدر إذا كانت الوظيفة تتطلب تكرار حركة بشكل مستمر،
مثل:
الكتابة على لوحة مفاتيح الكمبيوتر

أو العمل المستمر على خط تجميع أو رفع الأشياء فوق مستوى الرأس، كما يلزم عند تخزين البضائع بوضعها على الرفوف.
يمكن أن يصاب الرياضيون، مثل رماة كرة البيسبول والسباحون، أيضًا بمتلازمة مخرج الصدر بسبب سنوات من الحركة المتكررة.
- الضغط على المفاصل.
يمكن للسمنة أن تزيد مقدار الضغط على المفاصل، كما يمكن أن يحدث بسبب حمل حقيبة زائدة الوزن أو حقيبة الظهر والسير بهما.
الحَمل.
بسبب انفكاك المفاصل في أثناء الحمل، يمكن أن تظهر علامات متلازمة مخرج الصدر للمرة الأولى في أثناء الحمل.
عوامل خطر متلازمة مخرج الصدر
توجد عوامل خطورة عديدة تبدو أنها تزيد خطورة الإصابة بمتلازمة مخرج الصدر،
وتشمل:
- الجنس.
من المرجح أن تُصاب الإناث بمتلازمة مخرج الصدر أكثر من الذكور.
- العمر.
تشيع متلازمة مخرج الصدر أكثر في اليافعين، الذين تتراوح أعمارهم بين 20 و40 سنة.
أعراض متلازمة مخرج الصدر
يُوجد أكثر من نوع لمتلازمة المَخْرَج الصدري،
منها ما يلي:
- متلازمة المخرج الصدري العَصَبِيَّة (المَنْشَأ).
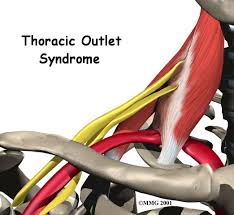
وهذا النوع الأكثر شيوعًا من أنواع متلازمة المخرج الصدري يتَّسِم بانضغاط الضَّفيرَة العَضُدِيَّة.
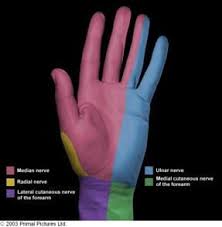
والضَّفِيرَة العَضُدِيَّة هي عبارة عن شبكة من الأعصاب مَنْشَؤُها الحبل النخاعي، وتتحكَّم في حركة العضلات والإحساس في كتفيكَ وذراعيكَ ويديك.
- متلازمة المخرج الصدري الوعائي.
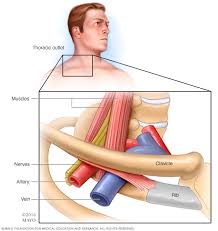
يُصاب المرءُ بهذا النوع من متلازمة المخرج الصدري عند انضغاط واحدٍ أو أكثر من الأوردة (متلازمة المخرج الصدري الوريدي)
أو انضغاط واحدٍ أو أكثر من الشرايين (متلازمة المخرج الصدري الشرياني) تحت عظم التَّرْقُوَة (التَّرْقُوَة).
- متلازمة المخرج الصدري غير المحدَّدة.
ويُطلق على هذا النوع أيضًا اسم متلازمة المخرج الصدري غير المُحدَّدة.
لا يُؤمن بعض الأطباء بوجودها أصلًا، بينما يقول آخرون إنها اضطرابٌ شائع.
يكون الأشخاص المصابون بمتلازمة المخرج الصدري غير المحددة لديهم ألم مزمن في منطقة المخرج الصدري، والذي يتفاقم ويزداد بنشاط الشخص المصاب، ولكن يصعُب تحديد سبب مُعيَّن لهذا الألم.
يُمكن أن تتفاوت أعراض متلازمة المخرج الصدري بحسب التراكيب/الأنسجة التي تنضغط.
عندما تنضغط الأعصاب فمُؤشِّرات وأعراض متلازمة المخرج الصدري العصبية تشمل ما يلي:
- الهُزال العضلي في القاعدة اللحمية لإبهامكَ (يد جيليات سومنر)
- تَخَدُّر أو وَخْز في ذراعكَ أو أصابعك
- وجع أو آلام مُتواصِلة في رقبتكَ أو كتفكَ أو يدك
- ضَعْف قبضة يدكَ (ضعف التحكُّم في الأشياء بيدك)
تتضمَّن مُؤشِّرات وأعراض متلازمة المخرج الصدري الوعائي ما يلي:
- تلون يدكَ (بلونٍ مائلٍ للزرقة)
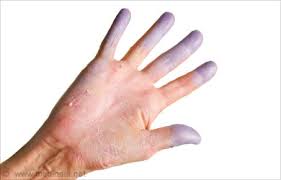
- ألم بالذراع وتورُّم جرَّاء احتمالية وجود بعض الجلطات الدموية
- تجلُّط الدم في أوردتِكَ أو شرايينِكَ في الجزء العُلْوي من جسمك
- انعدام اللون (شحوب) في واحدٍ أو أكثر من أصابع يدكَ أو يدكَ كلها
- نبضٌ ضعيف أو عدم وجود نبضٍ في ذراعكَ المصابة
- برودة الأصابع أو اليدين أو الذراعين
- إرهاق في الذراع نتيجة عمل نشاط ماتخدُّر أو وَخْز في أصابع يدكَ
- ضعف الذراع أو الرقبة
- خَفَقان كتلةٍ ما بالقرب من عظم تَرْقُوَتك
تشخيص متلازمة مخرج الصدر
قد يتسم تشخيص متلازمة مخرج الصدر بالصعوبة نظرًا لإمكانية تباين الأعراض ومستوى شدتها بصورة كبيرة بين الأفراد المصابين بالمرض.
لتشخيص متلازمة مخرج الصدر، يجب :
- اخذ التاريخ الطبي.
من المحتمل أن يسألك الطبيب عن تاريخك الطبي
والأعراض التي تعانيها، علاوة على مهنتك والأنشطة البدنية التي تمارسها.
- الفحص البدني.
سيقوم الطبيب بإجراء فحص بدني لاكتشاف العلامات الخارجية لمتلازمة مخرج الصدر، مثل وجود ضعف بالكتف.
أو وجود تورم أو شحوب اللون بالذراع.
أو حدوث نبضات غير طبيعية، أو محدودية نطاق الحركة.
الاختبارات التحريضية
صُممت الاختبارات التحريضية لمحاولة تكرار أعراضك قد تساعد الاختبارات طبيبك في تحديد سبب حالتك والمساعدة في استبعاد الأسباب الأخرى التي قد تكون لها أعراض مشابهة في هذه الاختبارات، قد يطلب طبيبك منك أن تحرك ذراعيك أو رقبتك أو كتفيك في أوضاع متنوعة.
سيقوم طبيبك بالتحقق من أعراضك وفحصك في مواضع مختلفة.
- اختبار أدسون (Adson’s Test):
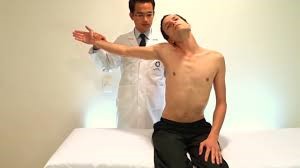
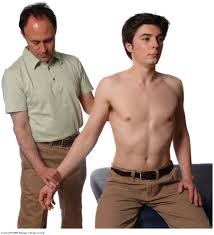
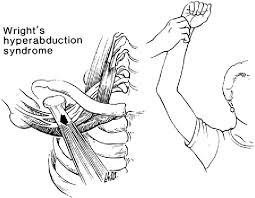
- يستخدم هذا الفحص لتشخيص كلاً من متلازمة الضلع الرقبية ومتلازمة المخرج الصدري.
- خلال هذا الفحص يتنفس المريض بعمق ليعمل على تمدد الرقبة.
- ثم يتم لف الذقن إلى الجهة المتأثرة بالمتلازمة ليقوم الفاحص بمراقبة غياب النبض الشعاعي عند رفع الذراع بعيداً عن جانب الجسم إلى زاوية مقدارها 90 درجة ثم العمل على دورانها.
- اختبار سبورلينغ (Spurling’s Test): وهو إحدى فحوصات تقويم العظام ويستخدم لتشخيص الضغط على جذور الأعصاب على مستوى الرقبة.
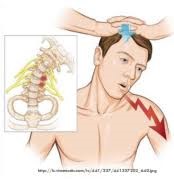
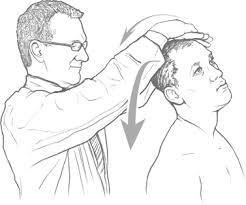
- تشخيص المتلازمة عن طريق استبعاد الحالات الصحية الأخرى سواء كانت عصبية او قلبية أو رئوية والتي من الممكن ان تتسبب بأعراض المريض.
اختبارات التصوير والدراسات العصبية
لتأكيد تشخيص متلازمة المخرج الصدري، قد يطلب طبيبك واحدًا أو أكثر من الاختبارات التالية:
- الأشعة السينية
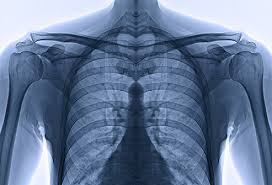
قد يطلب طبيبك فحص الأشعة السينية على المنطقة المصابة، والتي يمكنها اكتشاف ضلع إضافي “الضلع العنقي”.
يساعد فحص الأشعة السينية على استبعاد بعض الحالات الأخرى التي قد تكون سببًا في أعراضك.
- التصوير بالموجات الفوق صوتية.

- يعتمد جهاز الألتراساوند على استخدام موجات الصوت لتكوين صور للجسم.
- قد يستخدم الأطباء هذا الاختبار لمعرفة إذا كان لديك مشكلة وعائية ناتجة عن متلازمة المخرج الصدري أو مشاكل وعائية أخرى.
- الفحص بالتصوير المقطعي المحوسب.
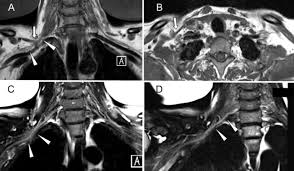
- يستخدم فحص التصوير المقطعي المحوسب (CT) الأشعةَ السينية للحصول على صور مقطعية للجسم.
- يمكن حقن صبغة في الوريد لإظهار الأوعية الدموية بتفاصيل أكثر دقة (التصوير المقطعي المحوسب للأوعية).
- قد يكتشف الفحص بالتصوير المقطعي المحوسب مكان وسبب انضغاط الوعاء الدموي.
- التصوير بالرنين المغناطيسي (MRI).
- يستخدم التصوير بالرنين المغناطيسي موجاتٍ راديوية ومغناطيسية قوية لتكوين رؤية مُفصَّلة لجسمك.
- قد يستخدم طبيبك التصوير بالرنين المغناطيسي لتحديد مكان انضغاط الوعاء الدموي وسببه.
- قد يكشف التصوير بالرنين المغناطيسي عن عيوب خِلقية، مثل نسيج ليفي يوصل بين العمود الفقري والضلع (الضلع العنقي)، والذي قد يكون السبب في أعراضك.
- تصوير الأوعية الدموية.
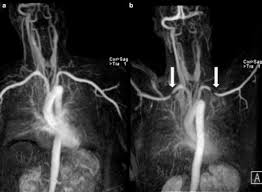
في بعض الحالات، قد تُعطَى صبغة وريدية قبل التصوير بالرنين المغناطيسي (MRI) أو التصوير المقطعي المُحوسَب (CT) تساعد الصبغة في زيادة ظهور الأوعية الدموية في الصور.
- تصوير الشرايين وتصوير الأوردة.
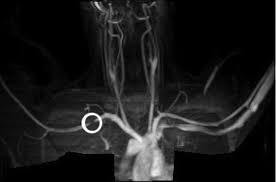
في تلك الاختبارات، يقوم طبيبك بإدخال أنبوب رفيع ومرن (قِسطار) من خلال شق صغير، عادة ما يكون في الفخذ. يتم تحريك القِسطار داخل شرايينك الكبرى في حالة تصوير الشرايين أو في أوردتك في حالة تصوير الأوردة حتى الوصول للأوعية الدموية المتأثرة. ثم يحقن طبيبك صبغة عبر القِسطار لخلق صور للشرايين والأوردة بالأشعة السينية.
يمكن للطبيب التحقُّق من وجود شريان أو وريد مضغوط لديك. في حالة حدوث جلطة دموية في شريان أو وريد، يمكن للطبيب ضخ أدوية من خلال القِسطار لإذابة تلك الجلطة.
- مخطط كهربية العضل (EMG).
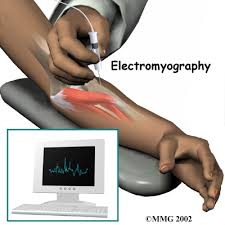
في أثناء إجراء مخطط كهربية العضل (EMG)، يتم إدخال مسار كهربي شبيه بالإبرة عبر الجلد إلى مختلف العضلات. يُقيِّم الاختبار النشاط الكهربي لعضلاتك عند الانقباض والانبساط.
- فحص توصيل الأعصاب.
تستخدم هذه الاختبارات كمية منخفضة من التيار الكهربائي؛ لاختبار وقياس مدى قدرة أعصابك على إرسال نبضات إلى العضلات في مناطق مختلفة من الجسم. يمكن أن يحدد هذا الاختبار ما إذا كنت مصابًا بتلف في الأعصاب.
علاج متلازمة مخرج الصدر
العلاج تحفظي
في معظم الحالات، يكون النهج التحفظي المتبع في العلاج فعالاً،
لا سيما إذا تم تشخيص حالتك مبكرًا.
وقد يشمل العلاج ما يلي:
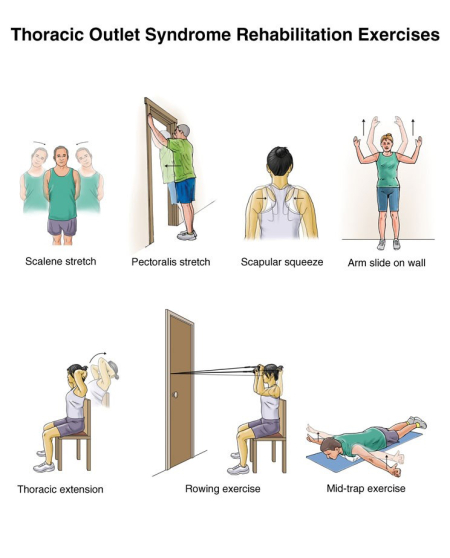
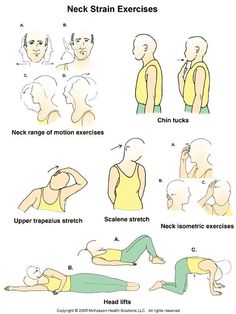
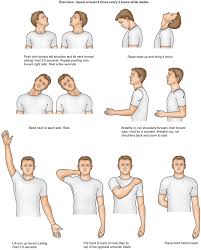
- العلاج الطبيعي
إذا كنت مصابًا بمتلازمة المخرج الصدر العصبي، فإن العلاج الطبيعي هو الخطوة الأولية في العلاج.
ستتعلم كيفية ممارسة التمارين التي تقوي عضلات الكتف وتطويلها لفتح مخرج الصدر وتحسين نطاق الحركة وتحسين وضعية جسدك.
قد تزيل ممارسة هذه التمارين، مع مرور الوقت، الضغط عن الأوعية الدموية والأعصاب في مخرج الصدر.
- الأدوية
قد يصف لك طبيبك تناول الأدوية المضادة للالتهابات أو المسكنات أو مرخيات العضلات لتقليل الالتهاب والحد من الشعور بالألم وتشجيع استرخاء العضلات.
- الأدوية المُذيبة للجلطات
إذا كنت مصابًا بمتلازمة مخرج الصدر الوريدي أو الشرياني وتعاني الجلطات الدموية،
فقد يُعطيك طبيبك أدوية مذيبة للجلطات (الأدوية الحالة للخثرة) في داخل الأوردة أو الشرايين لإذابة جلطات الدم. بعد تشخيص حالتك بالإصابة بانحلال الخثرة،
قد يصف لك طبيبك تناول أدوية للوقاية من تجلط الدم (مضادات التخثر).
الخيارات الجراحية
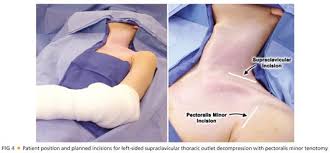
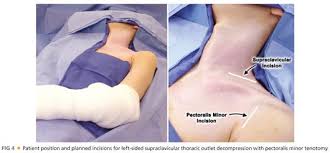
قد يوصي طبيبك بإجراء جراحة إذا لم يكن العلاج الآخر فعالاً أو إذا كنت تتعرض لأعراض مستمرة أو إذا كانت لديك مشاكل متفاقمة في الجهاز العصبي.
سيقوم الجراح المدرب على جراحة الصدر أو جراحة الأوعية الدموية بإجراء العملية تنطوي جراحة متلازمة مخرج الصدر على مخاطر حدوث مضاعفات،
مثل الجراحة في الضفيرة العضدية.
كما أن الجراحة قد لا تؤدي إلى شفاء الأعراض لديك وقد تعود الأعراض إلى الظهور يمكن إجراء جراحة متلازمة مخرج الصدر ـ التي تُسمى إزالة ضغط مخرج الصدر ـ
باستخدام عدة أساليب مختلفة تشمل:
- الأسلوب وراء الإبطي.
في هذه الجراحة يقوم الجراح بعمل شق في صدرك للوصول إلى الضلع الأول وفتح العضلات التي أمام الضلع وإزالة جزء من الضلع الأول لتخفيف الضغط.
يعطي هذا الأسلوب جراحك إمكانية الوصول بسهولة إلى الضلع الأول بدون مضايقة للأعصاب أو الأوعية الدموية.
لكن ذلك لا يعطي جراحك إلا إمكانية وصول محدودة ويزيد من صعوبة رؤية العضلات والأضلاع العنقية التي قد تكون مؤثرة في الضغط وراء الأعصاب والأوعية الدموية.
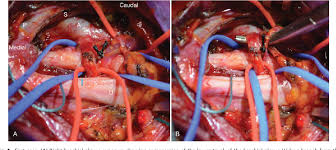
- أسلوب فوق الترقوة.
يصلح هذا الأسلوب الأوعية الدموية المضغوطة يصنع جراحك شقًا تحت عنقك مباشرة لكشف منطقة الضفيرة العضدية ثم يبحث جراحك عن علامات تدل على وجود صدمة أو عضلات تساهم في الضغط بالقرب من ضلعك الأول (الأعلى).
قد يزيل جراحك العضلات التي تسبب الضغط ويصلح الأوعية الدموية المضغوطة يمكن إزالة ضلعك الأول عند الضرورة لتخفيف الضغط.
- أسلوب تحت الترقوة.
في هذا الأسلوب، يصنع جراحك شقًا تحت ترقوتك وعبر صدرك يمكن استخدام هذا الإجراء لمعالجة الأوردة التي تتطلب إصلاحًا كبيرًا.
في متلازمة مخرج الصدر الوريدي أو الشرياني، قد يعطي جراحك أدوية لإذابة الجلطات الدموية قبل ضغط مخرج الصدر.
كما أن جراحك قد يقوم في بعض الحالات بإجراء جراحة لإزالة جلطة من الوريد أو الشريان أو إصلاح الوريد أو الشريان قبل إزالة ضغط مخرج الصدر.
إذا كان لديك متلازمة مخرج الصدر الشرياني، فقد يحتاج جراحك إلى استبدال الشريان التالف بجزء من شريان مأخوذ من جزء آخر من جسمك (رقعة) أو برقعة صناعية. يمكن إجراء هذه العملية في نفس وقت عملية إزالة الضلع الأول.
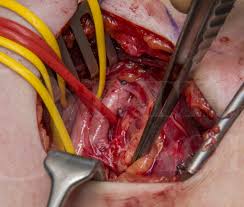
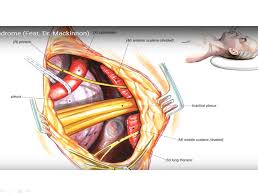
مضاعفات متلازمة مخرج الصدر
إذا لم يتم علاج الأعراض التي لديك مبكرًا، فقد تعاني تلف الأعصاب التدريجي، وقد تحتاج إلى إجراء عملية جراحية.
ويوصي الأطباء بإجراء العملية الجراحية لعلاج متلازمة مخرج الصدر فقط إذا لم تؤد العلاجات الأخرى إلى تحسن الحالة الصحية.
وتعد مخاطر الجراحة أكثر من مخاطر العلاجات الأخرى، كما قد لا تؤدي الجراحة دائمًا إلى علاج الأعراض.
الوقاية من متلازمة مخرج الصدر
يمكن أن تسبِّب متلازمة مخرج الصدر التي لا تُعالَج لسنوات ضررًا عصبيًّا دائمًا؛ لذلك من المهم أن تُقيَّم أعراضك وتُعالَج مبكرًا، أو تُتخَذ خطوات لمنع هذا الاضطراب. إذا كنت عرضةً لضغط مخرج الصدر،فتجنَّب الحركات المتكررة ورفع الأشياء الثقيلة.
إذا كان وزنك زائدًا، فيمكنك منع أو تخفيف الأعراض المرتبطة بمتلازمة مخرج الصدر بفقدان الوزن.
حتى إن لم تكُن لديك أعراض لمتلازمة مخرج الصدر، فتجنَّب حمل أكياس ثقيلة على كتفك؛ لأن هذا قد يزيد الضغط على مخرج الصدر.
مارِس تمارين الإطالة يوميًّا، وتمارين تُبقي عضلات كتفك قوية يمكن أن تساعد تمارين الإطالة اليومية التي تركز على الصدر والعنق والكتفين على تحسين قوة عضلات الكتف والوقاية من متلازمة مخرج الصدر.
د. مازن كرديه —— استشاري اول جراحه العظام والعمود الفقري – والاصابات الرياضيه – وزراعه المفاصل
تلفون 00962795544993