ما هي متلازمة مارفان؟
متلازمة مارفان هو اضطراب وراثي نادر يصيب النسيج الضام، ويُصيب الهيكل العظم والرئتين والعينين والقلب والأوعية الدموية.
يحدث هذا الاضطراب بسبب خلل في الجين المسؤول عن إنتاج الفيبريلين-1 في الجسم، وغالبًا ما يكون أحد الوالدين مصابًا به.
حدوثها بنسبة تتراوح بين 1 من كل 3000 و5000 شخص
يوجد الخلل في جين FBN1 للكروموسوم 15، والذي ينتج الفيبريلين، وهو بروتين النسيج الضام.
قد يكون ربع الحالات ناتجًا عن طفرة جينية تلقائية.
فيبريلين-1 هو بروتين موجود في الأنسجة الضامة في الجسم.
يؤدي الخلل الجيني في فيبريلين-1 إلى زيادة إنتاج بروتين آخر، وهو عامل النمو المحول بيتا، أو TGF-B.
الإفراط في إنتاج هذا البروتين هو المسؤول عن الأعراض التي تظهر لدى الشخص المصاب بمتلازمة مارفان.
يؤدي هذا إلى مشاكل في نمو النسيج الضام، الذي يدعم العظام والعضلات والأعضاء والأنسجة في الجسم.
تُسبب الطفرات (التغيرات) في جين مُحدد متلازمة مارفان، ويرث معظم الأشخاص هذا الاضطراب من آبائهم
مكن أن تتراوح أعراض متلازمة مارفان بين الخفيفة والشديدة وتختلف لأن الحالة يمكن أن تؤثر على مناطق مختلفة من الجسم
ماذا يحدث في متلازمة مارفان؟
يمتلك كل شخص بروتين فيبريلين-1، الذي يساعد على تكوين الألياف المرنة في النسيج الضام.
يؤثر فيبريلين-1 أيضًا على بروتين آخر في الجسم، وهو عامل النمو المحول بيتا (TGF-beta)،
الذي يُساعد على التحكم في وظائف الخلايا في جميع أنحاء الجسم.
يرث المصابون بمتلازمة مارفان طفرة جينية تُغير كمية فيبريلين-1 ووظيفة الخلايا،
مما يُسبب:
- تغيرات في قوة وأداء الأنسجة في جميع أنحاء الجسم، بما في ذلك الأوعية الدموية، والقلب، والأربطة، والأوتار، والجلد.
- النمو الزائد للعظام، مما يجعلها أطول من المعتاد.
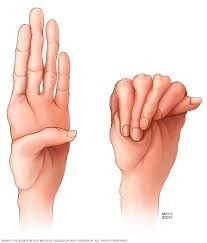
ما هي المشاكل الطبية المرتبطة بمتلازمة مارفان؟
تُصيب متلازمة مارفان بشكل رئيسي الجهازين القلبي الوعائي والهيكل العظمي.
وقد يُعاني المصابون بها أيضًا من مشاكل في الرؤية؛
إذ يُعاني الكثير منهم من قصر النظر،

ويُعاني حوالي 50% منهم من خلع عدسة العين.
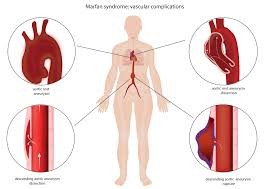
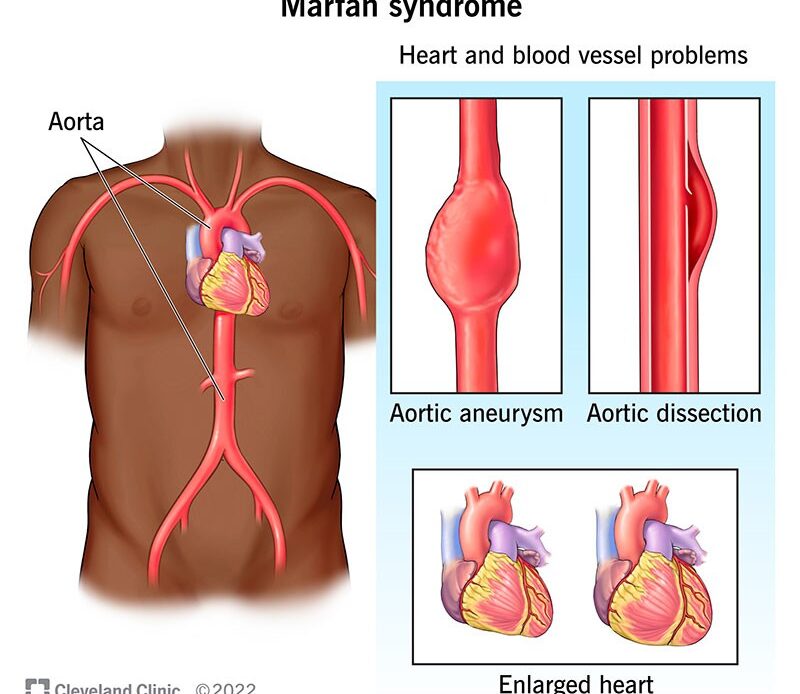
تؤثر متلازمة مارفان على الجهاز القلبي الوعائي بجعل الشريان الأورطي (الشريان الذي يبدأ من القلب وهو الأكبر في جسم الإنسان) أوسع وأكثر هشاشة.
قد يؤدي هذا إلى تسرب في الصمام الأورطي أو تمزق في جداره، الأمر الذي قد يتطلب جراحة لإصلاحه.
بالإضافة إلى ذلك، قد يحدث تسرب في الصمام التاجي للقلب، مما قد يؤدي إلى اضطراب نظم القلب.
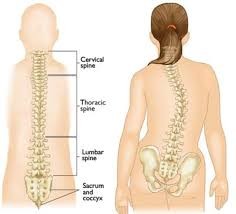
وأخيرًا، قد تؤدي متلازمة مارفان إلى انحناء العمود الفقري،
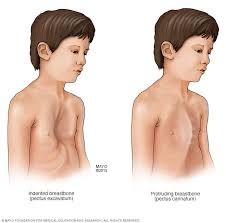
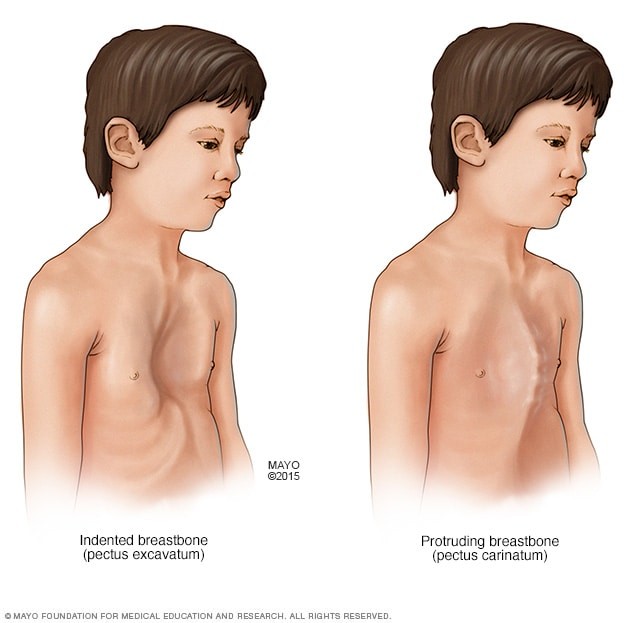
وصدر غير طبيعي يغوص أو يبرز،
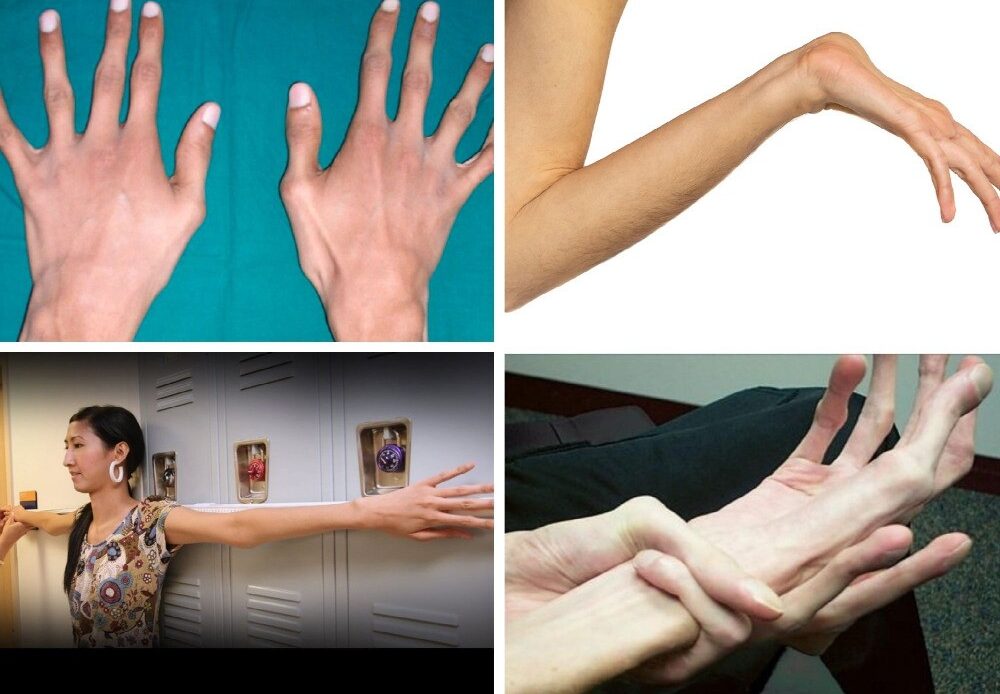
وذراعين وأرجل وأصابع طويلة،
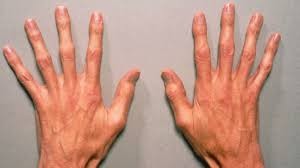
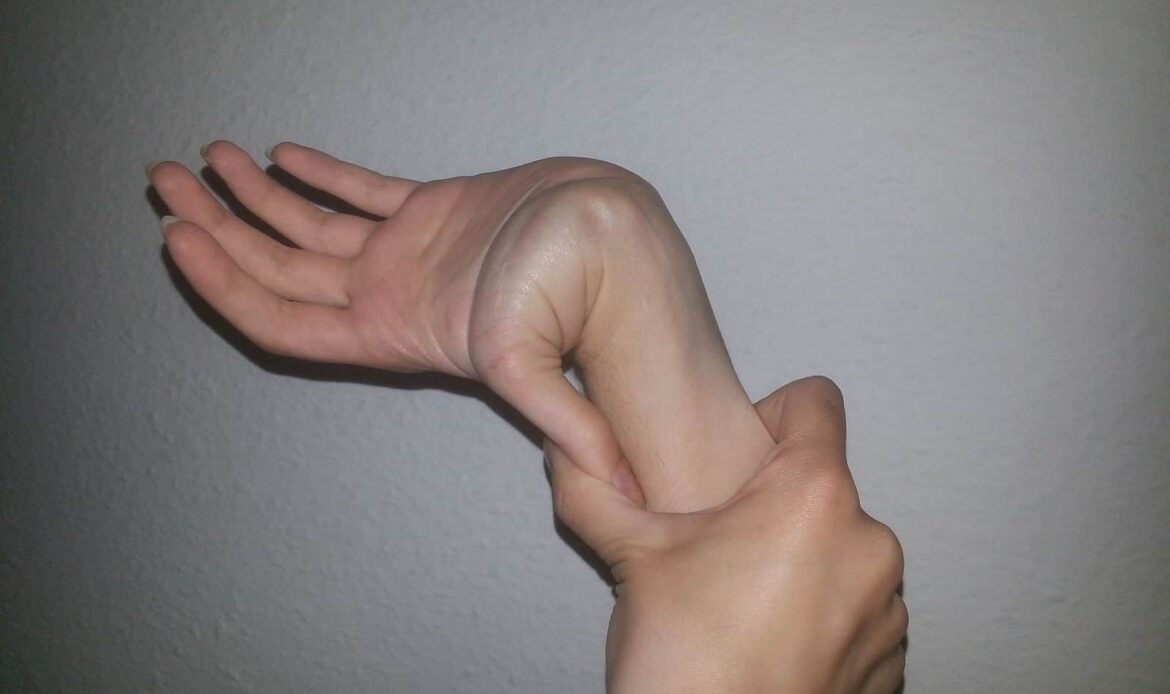
ومفاصل مرنة،
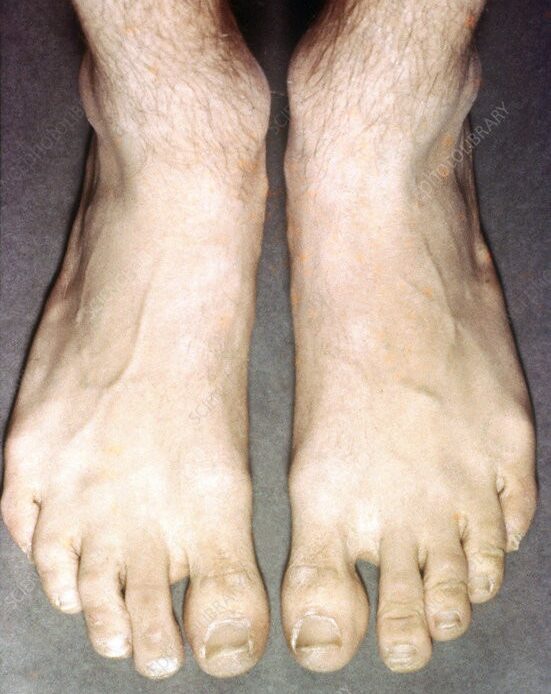
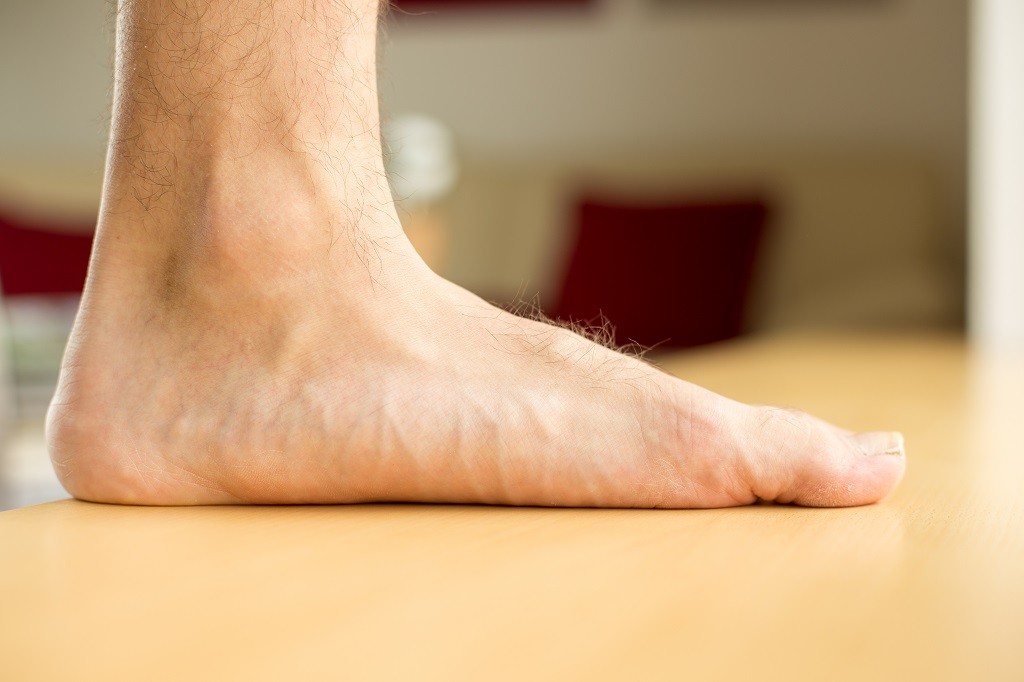
وأقدام مسطحة. ونتيجةً لذلك،
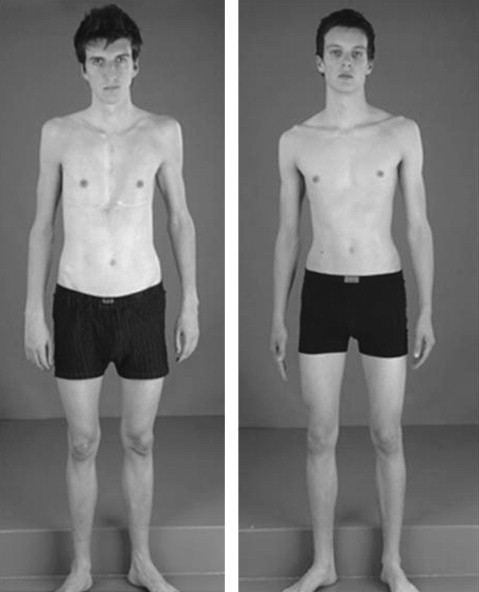
عادةً ما يكون المصابون بهذه الحالة أطول قامةً وأنحف.
ما هي عوامل الخطر لمتلازمة مارفان؟
عامل الخطر الوحيد المعروف هو إصابة أحد الوالدين بمتلازمة مارفان، فهي حالة وراثية في أغلب الأحيان.
تبلغ احتمالية انتقال هذه الحالة من شخص مصاب بمتلازمة مارفان إلى جميع أبنائه 50%.
ومع ذلك، يُصاب واحد من كل أربعة مصابين بمتلازمة مارفان أيضًا بالمرض بسبب طفرة جينية تلقائية.
من يصاب بمتلازمة مارفان؟
يمكن أن يُصاب الرجال والنساء والأطفال بمتلازمة مارفان.
وهي تصيب الأشخاص من جميع الأعراق والخلفيات العرقية.
أعراض متلازمة مارفان
تختلف أعراض متلازمة مارفان من شخص لآخر، لأن النسيج الضام ينتشر في جميع أنحاء الجسم.
يعاني بعض الأشخاص من أعراض خفيفة أو قليلة،
بينما قد يعاني آخرون من مشاكل أكثر خطورة.
قد تشمل العلامات والأعراض ما يلي:
- الأذرع، والساقين، والأصابع، وأصابع القدمين التي تكون أطول بالنسبة لباقي الجسم.
- جدار الصدر (القص) الذي ينهار أو يبرز للخارج.
- انحناء العمود الفقري.
- أقدام مسطحة.
- الصداع.
- ضربات القلب التي تبدو وكأنها تتخطى نبضة أو ترفرف أو تنبض بقوة أو بسرعة كبيرة.
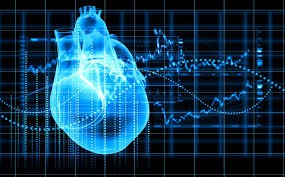
- سقف الفم المقوس للغاية (الحنك) مما قد يؤدي إلى ازدحام الأسنان.
- المفاصل فضفاضة.

- وجه طويل وضيق.

- آلام أسفل الظهر وخدر في الساقين.
- ضيق في التنفس بسبب تغيرات في الرئتين أو القلب.
- علامات التمدد على الجلد.

- تغيرات في الرؤية، مثل عدم وضوح الرؤية وقصر النظر الشديد.
نظرًا لأن متلازمة مارفان تؤثر على مناطق مختلفة من الجسم، فقد تتطور مشاكل ومضاعفات أخرى، بما في ذلك:
- تضخم (تمدد الأوعية الدموية) في الشريان الرئيسي في الجسم (الشريان الأورطي)،
- والذي يحدث عندما يضعف جدار الشريان الأورطي وينتفخ.
- يُعد تمزق أو تمزق جدار الشريان الأورطي حالة طارئة تهدد الحياة.
- إعتام عدسة العين، وهي عبارة عن مناطق غائمة في عدسة العين.
- توسع الجافية، والذي يحدث عندما يضعف النسيج المحيط بالحبل الشوكي ويتمدد.
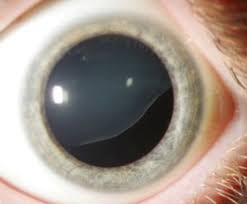
- إكتوبيا العدسة، وهو ما يحدث عندما تتحرك عدسة العين، مما يؤدي في كثير من الأحيان إلى تغييرات في الرؤية.
- ارتخاء صمامات القلب وتسريب الدم، وهو ما يحدث عندما لا يعمل أحد صمامات القلب بشكل صحيح. إذا كان التسريب كبيرًا، فقد يُصعّب على قلبك العمل ويؤثر على قدرته على ضخ الدم.
- الفتق، الذي يحدث عندما يدفع النسيج نفسه عبر جدار البطن أو الحوض الضعيف.
- استرواح الصدر، والذي يحدث عندما يتسرب الهواء من الرئة إلى تجويف الصدر.
- انفصال الشبكية، والذي يحدث عندما يتم سحب الطبقة العصبية في الجزء الخلفي من العين بعيدا عن وضعها الطبيعي.
- انقطاع التنفس أثناء النوم، والذي يحدث عندما يصبح مجرى الهواء العلوي مسدودًا عدة مرات أثناء النوم، مما يقلل من تدفق الهواء أو يوقفه تمامًا.
- يمكن تشخيص بروز الحُقّ، أو protrusio acetabuli، من خلال بروز الحُقّ الإنسي بما يعادل 3 مم خلف خط الحرقفة الإسكية (Kohler).
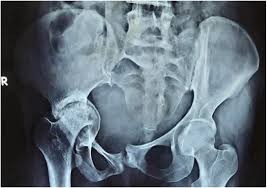
يعكس هذا أحد الأسباب الرئيسية لهشاشة العظام لدى المرضى الذين يعانون من MFS. يكون انحلال مفصل الورك ثانويًا
كيف يتم تشخيص متلازمة مارفان؟
يُظهر المصابون بمتلازمة مارفان مجموعات مختلفة من الأعراض.
ولأن أعراض هذه الحالة تتداخل مع اضطرابات أخرى في النسيج الضام، فمن الضروري أن يكون أطباؤك على دراية بمتلازمة مارفان. تشمل الفحوصات ما يلي:
- صوره الترساوند للقلب – صورة موجة صوتية للقلب والشريان الأورطي – بواسطة طبيب القلب
- فحص العين بواسطة طبيب عيون للتحقق من خلع عدسة العين
- اخذ التاريخ العائلي الكامل لتحديد أمراض القلب أو الهيكل العظمي أو العين الأخرى بين الأقارب
- فحص الهيكل العظمي من قبل أخصائي العظام
- اختبار جيني للكشف عن طفرة في جين FBN1 ، وهو جين الفيبريلين-1.
الفيبريلين هو أحد مكونات الألياف الدقيقة، وهي مجموعة من البروتينات التي تُضيف قوة ومرونة إلى النسيج الضام.
تُوجد هذه الطفرة الجينية لدى 90% إلى 95% من المصابين بمتلازمة مارفان.
كيف يتم علاج متلازمة مارفان؟
لا يوجد علاجٌ شافٍ لمتلازمة مارفان حاليًا،
إلا أن الإدارة الدقيقة للحالة تُحسّن من تشخيص المريض وتُطيل عمره.
وقد أثمرت التطورات في الرعاية الطبية والجراحية للأطفال والبالغين المصابين بمتلازمة مارفان عن حياةٍ طويلةٍ وعالية الجودة ومثمرة. يُراقب طبيب القلب الشريان الأورطي وصمامات القلب،
ويُراقب طبيب العيون عدسة العين وشبكيتها،
ويُراقب طبيب العظام العمود الفقري والساقين والقدمين.
يُعدّ العلاج الطبيعي والتقويم والجراحة خياراتٍ علاجيةً مُتاحة، ويجب أن يكون اختيار هذه الخيارات مُخصصًا لكل حالة على حدة.
ينبغي على كل شخص مصاب أن يتعاون بشكل وثيق مع طبيبه/أطبائه لوضع خطة علاجية خاصة به.
ومع ذلك، يشمل العلاج عمومًا ما يلي:
- تخطيط صدى القلب السنوي لمراقبة حجم ووظيفة القلب والشريان الأورطي
- فحص العين الأولي باستخدام مصباح الشق للكشف عن خلع العدسة، مع المتابعة الدورية
- المراقبة الدقيقة للجهاز الهيكلي، وخاصة خلال مرحلة الطفولة والمراهقة
- أدوية حاصرات بيتا لخفض ضغط الدم وتقليل الضغط على الشريان الأورطي
- قد تكون المضادات الحيوية والأدوية الأخرى ضرورية قبل أي إجراءات تتعلق بالأسنان أو المسالك البولية التناسلية لتقليل خطر العدوى لدى الأشخاص الذين يعانون من تدلي الصمام التاجي أو الذين لديهم صمامات قلب اصطناعية.
- تعديلات نمط الحياة،
مثل تجنب التمارين الشاقة والرياضات التي تتطلب الاحتكاك الجسدي، لتقليل خطر إصابة الشريان الأورطي
يحتاج المرضى إلى مضادات تخثر مدى الحياة كإجراء ثانوي لاستبدال الصمام الميكانيكي

د. مازن كرديه —— استشاري اول جراحه العظام والعمود الفقري – والاصابات الرياضيه – وزراعه المفاصل