الحوض هو حلقة من العظام موجودة بالجزء السفلي من الجزع و يتكون من نصفين أيمن و أيسر. و فى الجهة الخارجية من كل نصف هناك حق مفصل الفخذ و فى الجهة الخلفية يتصل الحوض بالعمود الفقري.
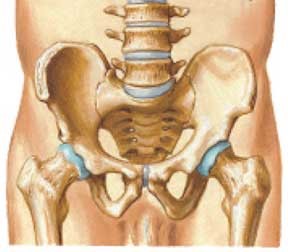
و يوجد داخل الحوض العديد من الأعضاء الهامة مثل أجزاء من الجهاز الهضمي و الجهاز التناسلي بالإضافة للعديد من الأوعية الدموية و الأعصاب. و كذلك يعتبر الحوض موضع تعلق الكثير من العضلات التى تعمل على تحريك الفخذ و الجزع. و بالتالي فإن كسور الحوض يتم التعامل معها بحرص شديد لأنه قد ينتج عنها نزيف داخلي و إصابة لأحد الأعضاء الهامة بداخلة.
و قد تنتج كسور الحوض نتيجة حوادث شديدة مثل حوادث السيارات و الوقوع من أرتفاعات. و لكن مع تقدم العمر و حدوث هشاشة بالعظام قد تحدث هذه الإصابات نتيجة إصابات طفيفة مثل الوقوع على الأرض.
الحوض هو تلك الحلقة العظمية المتينة التي تقع أسفل العمود الفقري. كسور الحوض تعتبر من الكسور غير الشائعة، ولا تمثل أكثر من 3% من مجموع حالات الكسور عند البالغين. كسور الحوض تنتج عادةً من إصابات خطيرة. تصاحب هذه الكسور أضرار كبيرة على الأعضاء المجاورة لعظم الحوض، وذلك بسبب الطريقة العنيفة التي حدث الكسر بسببها.
كما يمكن حدوث كسور أو إصابات في أماكن أخرى من الجسم مثل الرأس أو الأطراف. تصاحب الكثير من كسور الحوض حالات نزيف شديدة. يحدث النزيف بسبب القطع العظمية الحادة الحرة التي تجرح الأوعية الدموية القريبة، أو الأعضاء الأخرى مثل المثانة والمستقيم والقولون.
في بعض الحالات، تسبب إصابات طفيفة كسر في الحوض، وتكثر عند كبار السن ومن يعانون من هشاشة العظام. يتكون عظم الحوض من ثلاثة أجزاء تكون منفصلة عند الأطفال وتلاحم فيما بينها مع تقدم العمر. هذه العظام هي عظم الحرقفة وعظم الإسك وعظم العانة. تكون نقطة التقاء هذه العظام في التجويف الحقي، والذي يحتضن رأس عظم الفخذ لتكوين مفصل الحوض
أسباب كسر الحوض
هناك العديد من الأسباب التي قد تؤدي لكسر الحوض، وهذه أهمها:
- حوادث وإصابات قوية، مثل حوادث السير أو الدهس أو الحوادث الرياضية، وهذه ينتج عنها كسور حادة جداً.
- الوقوع من مكان عالي أو الوقوع بشكل بسيط، خاصة إذا كان الشخص مصاباً بهشاشة العظام.
- تعرض عظام الحوض لضغط مستمر في ذات المنطقة، كما في حالات ممارسة التمارين الرياضية القوية.
ممارسة أنشطة قوية مفاجئة دون الاستعداد التدريجي لها على الصعيد البدني.
أعراض كسر الحوض
هناك العديد من الأعراض التي قد ترافق كسور الحوض بأنواعها المختلفة، وهذه أهمها:
1- أعراض كسر الحوض الثابت
هذا النوع من الكسور يكاد يكون مؤلماً في جميع حالاته، وهذه هي أعراضه:
- ألم يزداد حدة مع الحركة.
- ألم في منطقة العانة وأسفل الظهر والمؤخرة ومنطقة الحوض.
- تورم وانتفاخ في الحوض.
- تنميل وخدر في منطقة الإصابة.
- نزيف داخلي يظهر على هيئة كدمات ملونة أو نزيف من جرح مفتوح أو نزيف مهبلي لدى النساء أو ظهور دم مع البول.
2- أعراض كسر الحوض المتحرك
هذه هي أهم الأعراض التي قد تظهر في هذا النوع من الكسور:
- ألم حاد جداً في الحوض أو البطن أو الظهر أو القدمين.
- دخول الجسم في صدمة.
- نزيف شديد لا يمكن إيقافه قد يسبب انخفاضاً شديداً في ضغط الدم.
- إغماء أشحوب في لون البشرة
أنواع كسر الحوض
لأن عظام الحوض هي عظام تصنف على أنها “حلقية” فإن أي كسر قد يحصل في جزء من الحوض غالباً ما يكون مصحوباً بكسر اخر في الجهة المقابلة كذلك. ولكسر الحوض أنواع مختلفة، هذه أهمها:
1- كسر الحوض الثابت
كسر الحوض الثابت هو أكثر أنواع كسور الحوض شيوعاً، وفي هذا النوع تبقى العظام المكسورة مصطفة بشكل ثابت في مكانها، وعادة ما يكون الكسر في عظمة واحدة فقط.
2- كسر الحوض المتحرك
هذا النوع من كسور الحوض هو النوع الأقل شيوعاً، وفيه يتم كسر عظمتين أو أكثر في منطقة الحوض، وتكون نهايات العظام المكسورة قابلة للتحرك من مكانها.
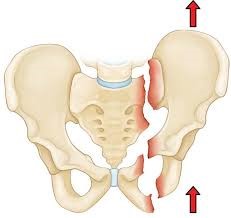
وغالباً ما يحصل هذا النوع من الكسور نتيجة إصابات وصدمات قوية جداً يتعرض لها الحوض،ويرافقه نزيف قد يكون قوياً أو حتى تلف شديد وحاد في الأعضاء الداخلية.
ماذا عن الكسور المفتوحة والمغلقة؟
سواء كان كسر الحوض ثابتاً أم متحركاً، فمن الممكن أن يندرج أي منهما تحت ما نسميه كسر مفتوح أو كسر مغلق، كما يلي:
- كسر الحوض المغلق: هنا يكون العظم غير مكشوف والكسر تحت الجلد فقط.
- كسر الحوض المفتوح: هنا يكون العظم مكشوفاً والجلد فيه جروح وتمزقات واضحة، وهو نوع خطير يزيد من فرص التعرض لالتهابات.
التشخيص:
يصاحب الإصابة ألم يمنع المريض من القدرة على تحريك مفصل الفخذ أو الجزع. و إذا كانت الإصابة شديدة فقد يصاحبها إصابة بأحد الأعضاء الداخلية أو بأحد الأوعية الدموية مما يؤدى الى نزيف داخلي و إصابة المريض بهبوط فى الدورة الدموية. و يتم التأكد من وجود الكسر بعمل أشعة عادية على الحوض. و فى كثير من الأحيان يحتاج الطبيب لعمل أشعة مقطعية بالكمبيوتر لتحديد شكل الكسر و موضه بدقة. و يقوم الطبيب أيضا بفحص الأعضاء الداخلية و الأوعية الدموية و الأعصاب للتأكد من عدم وجود إصابات مصاحبة. لحسم الإصابة بكسر الحوض، عادة ما يتم إخضاع المريض لبعض الفحوصات التالية:
- فحص الأشعة السينية.
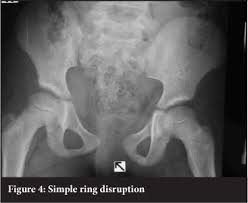
- وهناك خمس وضعيات رئيسة لتوضيح تفاصيل الإصابة، وهي:
- -1 الوضعية الأمامية الخلفية.
- -2 وضعية المدخل الحوضي: وفيها يوجه أنبوب الأشعة من جهة الرأس باتجاه الأسفل بزاوية 30 درجة.
- -3 وضعية المخرج الحوضي: وفيها يوجه أنبوب الأشعة من جهة الذيل باتجاه الحوض بزاوية 40 درجة.
- -4 الوضعية المائلة اليمنى.
- -5الوضعية المائلة اليسرى.

- فحوص الأشعة فوق الصوتية.
- الفحوصات الإشعاعية.
التصوير الطبقي.
العلاج:
في بداية الإصابة على المريض أن لا يتحرك من مكانه وأن يبقى ثابتاً في وضعية الاستلقاء ريثما يصل المشفى، لتقليل الألم وأي نزيف.
عادة ما يتم اللجوء لعدة أساليب علاجية سوية للتعامل مع إصابات كسر الحوض، وهذه أهم الخيارات العلاجية المتاحة:
- عملية جراحية لتثبيت العظام سوية بأدوات طبية خاصة تشبه البرغي.
- تثبيت أدوات مساندة للعظام من الخارج لتثبيت الحوض في مكانه أثناء التعافي ومنع حركته.
- ربط الجسم بأثقال خاصة لمساعدة العظام على العودة لمكانها في بعض الحالات.
- مميعات دم لمنع حصول أي تخثر في الدم، فكسر الحوض قد يرفع من فرص تكون الجلطات الدموية وبشكل كبير.
- مسكنات ألم مناسبة لحالة المريض.
الراحة السريرية لفترة محددة من الوقت.
تدبير الأذيات الحوضية:
التدبير الأولي:
يجب أن يبدأ هذا التدبير على الفور وأحياناً قبل استكمال الفحوص التفصيلية؛ ويعتمد ذلك على الخبرة والحس السليم في تسلسل الأولويات، وهناك ست نقاط مهمة يجب مراعاتها حين مقاربة المصاب والتصرف بموجبها سريعاً:
-1 هل السبيل التنفسي حر؟
-2 هل التهوية الرئوية كافية؟
-3 هل فقد المصاب جزءاً كبيراً من دمه؟
-4 هل لديه إصابة داخل البطن؟
-5 هل لديه أذية مثانية أو إحليلية؟
-6 هل كسر الحوض من النوع المستقر أو غير المستقر؟
ففي الإصابات الشديدة تكون الأولويات القصوى هي لتأمين سلامة السبيل التنفسي وكفاية التهوية الرئوية بالتزامن مع وقف النزف إذا كان غزيراً.
بعد ذلك يفحص المصاب سريعاً لتحري الأذيات المرافقة، وتثبت الكسور المؤلمة بجبائر مؤقتة، ثم تجرى صورة بسيطة أمامية خلفية للحوض، ثم يفحص الحوض والبطن والعجان والمستقيم والأعضاء البولية التناسلية والأطراف السفلية فحصاً متأنياً لتحري الأذيات العصبية المحتملة، وبعد أن تستقر حالة المريض العامة يمكن التوسع في الاستقصاءات الشعاعية.
وبعد أن يكوّن الطبيب المسعف فكرة شاملة عن حالة المصاب العامة وتقدير حجم الأذية الحوضية وما قد يرافقها من وجود أذيات حشوية أو نزف صفاقي أو خلف الصفاق؛ يمكن الاستعانة بفريق من الاختصاصيين لمعالجة هذه المشاكل ومتابعة تشخيصها بحسب الاختصاص.
تدبير النزف الحاد:
يُعدّ النزف الحاد السبب الرئيس للوفيات في الرضوض الحوضية العنيفة، لذلك يجب أن يباشر علاج الصدمة على الفور وبالتزامن مع تثبيت الكسور غير المستقرة (بمثبتات خارجية)، وذلك للتخفيف من حدة النزف. ويمكن تطبيق حزام حوضي في كسور الكتاب المفتوح لتقليل النزف، ومع ذلك قد يستمر النزف، ويدخل المريض في الصدمة، وهنا تبدو صعوبة كبيرة في تحديد مصدر النزف، وإذا كان هناك شك بأذية بطنية يجب إجراء بزل استقصائي، فإن كان إيجابياً يجب إجراء فتح بطن إسعافي لتحديد مصدر النزف ومعالجته، وإذا وُجِد بفتح البطن ورم دموي كبير خلف الصفاق؛ فيجب عدم محاولة تفريغه؛ لأنه يضغط الأوعية الكبيرة النازفة، ويحد من نزفها، فإذا فرغ يزول الضغط، ويتجدد النزف على نحو لا يمكن السيطرة عليه.
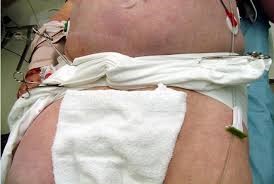
أما إذا لم توجد دلائل تشير إلى أذية بطنية مع وجود علامات نزف فعال؛ فيلجأ إلى التصوير الوعائي الظليل مع احتمال استخدام الإصمام الوعائي embolization، وقد لا يحسم التشخيص بالتصوير الوعائي؛ ولاسيما حين يكون النزف وريدياً.
تدبير المثانة والإحليل:
تحدث أذيات الجهاز البولي في نحو 10% من الكسور الحوضية. ولما كانت معظم هذه الكسور ولاسيما ذات الأذيات المتعددة بحاجة إلى قثطرة بولية لمراقبة الإطراح البولي؛ فإنه يجب استشارة اختصاصي البولية لتقييم حالة الإحليل قبل محاولة إدخال القثطرة البولية؛ لأنها قد تُحَوِّل التمزق الجزئي في الإحليل – حين وجوده – إلى تمزق كامل، وحين الشك يفضل إدخال قثطرة فوق العانة، وبهذه الطريقة يُضمن شفاء أكثر من نصف حالات التمزق الجزئي تلقائياً مع بعض العلاجات الثانوية.
أما انقطاع الإحليل التام فيعالجه اختصاصي البولية.
العلاج الطبيعي عندما يسمح الأطباء للمريض بالبدء في التحرك والمشي
علاج تحفظي (غير جراحي):
و يستخدم العلاج التحفظي فى الكسور المستقرة و التى لم تتحرك من مكانها. حيث ينصح المريض بالراحة و تناول المسكنات الى أن يختفي الالم و تلتئم الكسور م يعود المريض تدريجيا لمزاولة حياته بصورة طبيعية. و قد يصف الطبيب أحد الأدوية التى تساعد على سيولة الدم لتقليل فرص حدوث جلطات فى الأوردة نتيجة عدم الحركة لفترة طويلة.
العلاج الجراحي:
الكسور الغير مستقرة و التى عادة ما تصاحب الحوادث الشديدة كثيرا ما تحتاج لتدخل جراحي لتثبيت الكسور فى موضعها السليم و تجنب حدوث إصابة للأعضاء الداخلية أو للأوعية الدموية. و كذلك يتم اللجوء للجراحة إذا كان الكسر يمتد لحق مفصل الفخذ و ذلك لتجنب حدوث خشونة بمفصل الفخذ. و يكون التثبيت عادة بإستخدام شرائح معدنية و مسامير او بإستخدام مثبتات خارجية.
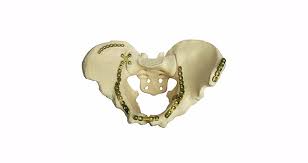
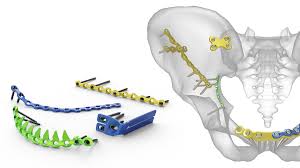
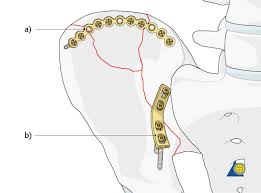
نموذج يوضح تثبيت كسور الحوض بواسطة شرائح و مسامير من جهة الاماميه (الصورة العلوية) و من الجهة الخلفية (الصورة السفلية
تدبير الكسر:
من أهم التدابير في الرضوض الكبيرة تثبيت الكسر تثبيتاً خارجياً؛ للحد من اتساع النزف ومنع حدوث الصدمة.
-1 الكسور المنعزلة أو قليلة التبدل: لا تحتاج هذه الكسور سوى إلى الراحة في السرير وأحياناً تطبيق التمديد الهيكلي على أحد الطرفين السفليين مدة 4-6 أسابيع، يسمح للمريض بعدها بالمشي بمساعدة العكازات.
–2 كسور الكتاب المفتوح: إذا كان التباعد العاني أقل من 2 سم – مع التأكد من عدم تبدل المفاصل الخلفية- يعالج بالراحة في السرير واستخدام حزام ضاغط حوضي أو التعليق الحوضي؛ وذلك للمساعدة على إغلاق الكتاب المفتوح.
أما أكثر الطرق فعالية للمحافظة على رد مقبول فهي التثبيت الخارجي بوساطة أسياخ في جناحي الحرقفة يجمعها عمود أمامي معترض، وبذلك يحافظ على إغلاق الحوض وتخفيف النزف.
ويستطب التثبيت الداخلي، واستخدام الصفائح المعدنية عبر الوصل العاني باكراً إذا احتاج المصاب إلى مداخلة جراحية بطنية، أو متأخراً حين لا يوصل إلى تقارب كافٍ في الفجوة العانية بالطرق المحافظة.
–3 كسور جناح الحرقفة: يعالج معظمها بالراحة فقط؛ إلا إذا كان التبدل كبيراً أو رافقها كسر أمامي أو افتراق عاني، عندها تُردّ رداً مغلقاً مع التثبيت الخارجي، أو التثبيت الداخلي بصفائح وبراغيّ مثل كسور النموذج (LC-II) المتبدلة والمصحوبة بقصر في أحد الطرفين أكثر من 1.5سم.
–4 كسور النموذج (APC-III) أو (VS): وهي أخطر كسور الحوض وأصعبها معالجة، ومع ذلك قد ينجح أحياناً رد التبدل العمودي رداً كاملاً أو جزئياً بطريق التمديد الهيكلي ثم التثبيت الخارجي على أن يبقى المريض مضطجعاً مدة عشرة أسابيع على الأقل، مع مراقبة المضاعفات الناجمة عن الاضطجاع الطويل. وقد تستدعي بعض الحالات إجراء تثبيت مزدوج داخلي وخارجي من الأمام والخلف. ويجب ألا تجرى هذه العمليات إلا بيد خبيرة، وإلا فمن الأسلم الاستمرار بالمعالجة المحافظة بالتمديد والتثبيت الخارجي، مع احتمال بقاء بعض التبدل في الخلف وما قد يخلفه من آلام مزمنة، وهنا يجب التذكير أن أكثر من 60% من الكسور الحوضية لا تحتاج إلى تثبيت داخلي.
–5 الكسور المفتوحة في الحوض: أفضل ما تعالج به هذه الكسور هو التثبيت الخارجي وقد يُضطر في بعض الحالات إلى إجراء شرج مضاد للطبيعة.
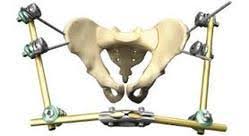
المضاعفات الجراحية:
–1 الصمات الخثرية: يجب الانتباه إلى ظهور أي علامة من علامات الخثار العميق أو الصمات الرئوية، والتمييع الوقائي مستطب في معظم المدارس.
–2 إصابات العصب الوركي: يجب فحص وظيفة العصب الوركي قبل تدبير الكسر وبعده، وحين حدوث الإصابة يغلب أن يكون الانقطاع وظيفياً، لذلك يجب الانتظار عدة أسابيع؛ لتتراجع الأعراض، أو يُلجأ إلى استقصاء العصب.
-3 المضاعفات البولية التناسلية: وأكثرها أذيات الإحليل التي كثيراً ما تؤدي إلى تضيق الإحليل أو السلس البولي أو العنانة، وتحتاج إلى معالجة لاحقة.
–4 الألم الحرقفي العجزي المعند: يحدث مضاعفةً ثانوية للكسور غير المستقرة المصحوبة بتمزق الأربطة الحرقفية العجزية تمزقاً تاماً أو جزئياً، وقد تستدعي أحياناً إجراء إيثاق المفصل الحرقفي العجزي.
ثالثاً- كسور الجوف الحقي:
تحدث كسور الجوف الحقي حين يندفع رأس الفخذ بقوة داخل الجوف الحقي إما من صدمة جانبية عنيفة كما في حوادث السقوط من شاهق؛ وإما بصدمة أمامية على الركبتين بوضعية الجلوس كما في صدمة لوحة السيارة، وهنا قد يصاب الفخذ بالكسر أيضاً.
وتجمع كسور الجوف الحقي مشاكل الكسور الحوضية عامة إضافة إلى مشاكل الخلع المفصلي، من أذية السطوح المفصلية وتشوهها والتنكس المفصلي اللاحق.
وضعت عدة تصنيفات لكسور الجوف الحقي، أبسطها هو تصنيف تايل العالميTile‘s universal classification، وفيه تقسم هذه الكسور إلى أربعة نماذج رئيسة يختلف بعضها عن بعض من حيث سهولة الرد والثبات بعد الرد والإنذار البعيد.

| كسور الجوف الحقي أ- يحدث الكسر عند الحافة الخلفية أو الأعمدة الداعمة. ب- أو عبر سقف الجوف وهنا تكمن أهمية هذا النوع في كونه يشمل الجزء الذي يتحمل معظم الوزن في أثناء المشي. |
–1 كسور جدار الجوف الحقي: حين تنكسر حافة الجوف الحقي الأمامية أو الخلفية يصبح الجوف ضحلاً؛ مما يؤثر في ثبات رأس الفخذ في داخله، ولذلك يجب رد هذه الكسور وتثبيتها جراحياً.
-2 كسور العمود الأمامي: يمتد العمود الأمامي من الارتفاق العاني والشعبة العانية العلوية مروراً بالجوف الحقي وصولاً إلى الجزء الأمامي من الحرقفة. وهذا الكسر غير شائع كثيراً، وبما أنه لا يشمل منطقة حمل الوزن في الجوف فإن إنذاره جيد.
-3 كسور العمود الخلفي: تمتد من حدبة الورك عبر الوجه الخلفي للجوف وصولاً إلى الثلمة الوركية والجزء الخلفي للعظم الوركي. وأفضل ما يشخص هذا الكسر شعاعياً بالوضعية المائلة. ونظراً لمرور هذا الكسر من الجزء الحامل للوزن من الجوف؛ فغالباً ما يرافقه خلع ورك خلفي، ويحتاج إلى معالجة جدية قد تتطلب التثبيت الداخلي؛ ضماناً لاستقرار المفصل.
-4 الكسور المعترضة: يكون خط الكسر فيها معترضاً يشمل العمود الأمامي والعمود الخلفي، ويفصل الحرقفة في الأعلى عن الورك والعانة في الأسفل، وترافق أحياناً شقاً طولانياً عبر الثقبة السادّة محدثاً كسراً على شكل حرف T. وتجدر الإشارة إلى أن الكسور المعترضة وكسور T يبقى فيها جزء من الجوف الحقي متصلاً بالحرقفة، وهذه الكسور صعبة الرد والتثبيت.
أخيراً فإن بعضاً من كسور الجوف الحقي يكون مركّباً يشمل العمود الأمامي أو الخلفي أو كليهما مع سقف الجوف أو جدرانه.

| تصنيف كسور الجوف الحقي: أ-ب: كسور بسيطة تشمل العمود الأمامي أو العمود الخلفي. ج- الكسر المعترض. د- كسر نموذج T يشمل كلا العمودين. هـ – كسر العمودين معاً ينجم عنه جوف غير مستقر؛ لأنه لا يتصل مع الحرقفة المتمفصلة مع العجز. |
هذا وتشترك جميع كسور الجوف المركّبة بالصفات التالية:
-1 شدة الرض.
-2 تشوه السطح المفصلي.
-3 حاجتها غالباً إلى رد جراحي وتثبيت داخلي.
-4 نتائجها النهائية غير مرضية.
المظاهر السريرية:
قد ترافق كسور الجوف الحقي في الحوادث العنيفة أذيات في الأطراف السفلية تصرف الانتباه عن كسر الجوف الحقي أو خلعه، لذلك يجب أن تُجرى صورة شعاعية للوركين لكل مصاب بكسر فخذ أو أذية شديدة في الركبة أو كسر عقب حادث سيارة أو حادث سقوط.
يجب تحري جميع العلامات والمضاعفات التي ذُكرت في كسور الحوض عامة، وأهمها الصدمة. كذلك يجب إجراء مس شرجي وتحري الكدمات في الناحية، ويمكن ملاحظة الطرف السفلي بوضعية الدوران الإنسي مع العجز الوظيفي؛ مما يوحي وجود خلع ورك، وفي هذه الحالة ينبغي تجنب أي محاولة لتحريك الطرف. أخيراً تفحص وظائف الأعصاب: الوركي والفخذي والساد والتناسلي فحصاً دقيقاً.
الاستقصاء الشعاعي:
يجب إجراء التصوير بأربع وضعيات على الأقل، وهي الأمامية الخلفية ووضعية المدخل الحوضي ووضعيتان مائلتان يمنى ويسرى بزاوية 45 درجة. وذلك لإظهار الجوف من جهات مختلفة وتكوين تصور واضح عن نموذج الكسر ودرجة التفتت ومقدار التبدل. ويمكن الحصول على تفاصيل أكثر دقة بالتصوير المقطعي المحوسب العادي أو ثلاثي الأبعاد، وهو يساعد كثيراً في الحالات المرشحة للجراحة.

| التصوير الشعاعي لكسور الجوف الحقي: مع أن التصوير المقطعي المحوسب أصبح منوالياً لتقييم كسور الجوف؛ فإن الأشعة البسيطة يمكن أن تقدم الفائدة: أ- صورة أمامية خلفية نظامية. ب- صورة مائلة للحرقفة. ج- منظر يمكن العين الخبيرة من تصور شكل الأذية: فالخط الحرقفي العاني يمثل تحديداً للعمود الأمامي في حين يحدد الخط الحرقفي الوركي العمود الخلفي. أما حواف الجدران الأمامية والخلفية فتظهر في جميع الوضعيات السابقة. |
التدبير والمعالجة:
-1 التدبير الإسعافي: وأهم ما فيه معالجة الصدمة ثم رد الخلع والمحافظة على الرد بتطبيق تمديد عظمي عبر النهاية البعيدة للفخذ بوزن 10 كغ. وقد يُضطر أحياناً إلى تطبيق تمديد إضافي من الوحشي عبر المدور الكبير للفخذ، وذلك لمعاكسة خلع الورك المركزي. وبعد 3-4 أيام، بعد أن تستقر حالة المريض توضع الخطة النهائية للعلاج، وهو إما محافظ وإما جراحي.
–2 العلاج المحافظ: ازداد الميل في السنوات الأخيرة نحو العلاج الجراحي لكسور الجوف الحقي المتبدلة، ومع ذلك يبقى العلاج المحافظ مستطباً في بعض الحالات مثل:
أ- كسور الجوف مع تبدل طفيف في منطقة حمل الوزن (أقل من 3مم).
ب- الكسور المتبدلة التي لا تشمل سقف الجوف، وهي القطعة العلوية والإنسية للجوف (منطقة حمل الوزن).
ج- كسور العمودين الأمامي والخلفي التي تسير بشكل معترض مع تبدل بسيط بحيث تحافظ على الحوية الحقية؛ وتحافظ من ثمّ على تطابق الرأس مع الجوف.
د- الكسور في المسنين.
هـ – حين وجود مضاد استطباب للجراحة مثل الخمج الموضعي. ولا يُعدّ التفتت مضاداً للاستطباب بشرط توفر الإمكانات اللازمة والخبرة الكافية.
وقد وضع الطبيبان Matta and Merritt بعض المعايير التي يجب مراعاتها لنجاح المعالجة المحافظة، وهي:
أ- يجب أن يبقى التطابق بين الرأس والجوف تاماً حين رفع التمديد.
ب- سلامة الجزء الحامل للوزن من الجوف الحقي.
ج- يجب استبعاد وجود كسر في الجدار الخلفي للجوف، وذلك بوساطة التصوير المقطعي المحوسب.
يبدأ العلاج المحافظ برد الخلع رداً مغلقاً تحت التخدير العام ثم تطبيق التمديد الهيكلي، مع دعمه أحياناً بالتمديد الجانبي الوحشي (في الخلع المركزي). ويستمر هذا التمديد مدة 6-8 أسابيع، والفائدة منه تخفيف الضغط عن السطح المفصلي ومنع عودة التبدل.
ويمكن إجراء التمارين وتحريك الطرف في هذه الفترة مع وجود التمديد، بعد ذلك يسمح للمريض بالوقوف مع تحميل جزئي للوزن بمساعدة العكازات مدة 6 أسابيع أخرى.

| كسور الجوف الحقي – المعالجة المحافظة: كسر الجوف الحقي المتبدل بشدة أ- أجري له رد كامل. ب- بوساطة التمديد الطولاني والجانبي الوحشي. ج- الكسر بعد الاندمال وعودة التوافق للسطوح المفصلية مع مدى حركي جيد نسبياً. د- صورة شعاعية بعد سنتين. |
–3 العلاج الجراحي: وهو لكسور الجوف غير المستقرة، والتي تؤدي إلى عدم تلاؤم بين الجوف والرأس، سواء كان الخلع مركزياً أم أمامياً أم خلفياً. ويشدّد بعض الجراحين على ضرورة إجراء تثبيت كسور الحوض المرافقة تثبيتاً داخلياً، وليس فقط كسر الجوف الحقي.
هناك عدة مداخل جراحية للحوض تختلف باختلاف الكسور ومكانها. ويجب أن يتم التثبيت ببراغيّ ملس lag screws وباستعمال صفائح داعمة قابلة للتشكيل (قابلة للثني لمطابقة سطح العظم).
من المهم جداً التشديد على مراقبة التنبيهات العصبية للعصب الوركي في أثناء العملية، ويمكن وضع مسارٍ (الكترودات) على مسار العصب بفرعيه المأبضي الإنسي والمأبضي الوحشي، وذلك لتجنب إصابة العصب في أثناء العملية.
يعطى المريض صادات وقائية بعد العملية، ويبدأ تحريك الورك حين يستطيع المريض ذلك. كما يستعمل أحياناً الـindomethacin للوقاية من التكلسات الشاذة حول المفصل. ويسمح للمريض بالوقوف بمساعدة العكازات مع تحميل جزئي للوزن بعد 7 أيام من العملية.
ويجب أن تستمر التمارين الفيزيائية مدة 3-6 أشهر، وقد يحتاج المريض إلى سنة أو أكثر؛ ليعود إلى حركته الطبيعية.
المضاعفات:
-1 الخثار الوريدي الحرقفي أو الفخذي: وهذه المضاعفة خطرة، لذلك تعتمد معظم المراكز العالمية مبدأ التمييع الوقائي لتجنبها.
-2 إصابة العصب الوركي: قد يصاب العصب الوركي في أثناء الحادث أو في أثناء الجراحة، وما لم يمكن التأكد من سلامة العصب في أثناء الجراحة يبقى الإنذار محتفظاً به. والمراقبة الكهربائية للعصب باستعمال المساري (الإلكترودات) في أثناء الجراحة تقلل من احتمال إصابته.
حين إصابة العصب يمكن الانتظار مع المراقبة مدة ستة أسابيع، فإذا لم تظهر علامات تحسن وظيفته يجب إجراء استقصاء جراحي لتأكيد الإصابة إذا كانت انقطاعاً، أو لتحريره إذا كان مضغوطاً.
-3 التعظم حول المفصل: يحدث في بعض الحالات نتيجة رض الأنسجة الرخوة حول المفصل رضاً شديداً أو نتيجة التسليخ الواسع في أثناء الجراحة، وحين توقع حدوث مثل هذا التعظم، يجب إعطاء الـ indomethacin وقائياً.
-4 النخزة الجافة: قد تحدث النخزة الجافة في رأس الفخذ حتى في حالات الخلع الجزئي، وقد يلتبس تشخيص هذه الحالة شعاعياً بسبب تفتت حواف الجوف الحقي.
-5 اليبوسة المفصلية في الورك والالتهاب التنكسي اللاحق: قد تؤدي الكسور المتبدلة في سقف الجوف الحقي إلى تحدد حركة المفصل، وتنتهي بتنكس مفصلي مبكر.
ويجب ألا يُفكّر باستبدال المفصل قبل التأكد من التحام الكسور؛ لأن الجوف الصنعي سوف يتخلخل حين وجود حركة بين أجزاء عظم الحرقفة.
رابعاً- أذيات العجز والعصعص:

| أ- كسر العجز. ب- كسر العصعص. |
قد تؤدي الصدمة القوية من الخلف أو السقوط على الناحية المقعدية إلى كسر العجز أو العصعص أو تمزق التمفصل بينهما، والنساء أكثر عرضة لهذه الإصابات من الرجال.
بالفحص السريري تشاهد كدمة كبيرة وإيلام شديد بالضغط على العجز أو العصعص، سواء من الخلف أو من الأمام عبر المستقيم. كما قد يفقد الحس في مناطق توزع الأعصاب العجزية.
شعاعياً قد يشاهد كسر معترض في العجز ويندر أن يكون متبدلاً، أو في العصعص مع تزوي القطعة السفلية منه للأمام. وقد تبدو الصورة طبيعية إذا كانت الأذية مجرد تمزق في الوصل العجزي العصعصي.
المعالجة:
إذا كان كسر العجز متبدلاً يجب إجراء محاولة الرد تحت التخدير العام، وذلك بدفع قطعة العجز السفلية باتجاه الخلف باستعمال الإصبع من داخل المستقيم، ولحسن الحظ فإن هذا الرد مستقر عادة، ولا يحتاج إلى تثبيت. يسمح للمريض بممارسة حياته الطبيعية مع التشديد على استعمال وسادة مطاطية بشكل حلقة للجلوس.
المضاعفات:
قد تؤدي كسور العجز إلى مشاكل بولية عصبية المنشأ تستدعي إجراء خزع صفائح في العجز. كذلك من المضاعفات الشائعة في كسور العصعص: الألم المعند؛ ولاسيما حين الجلوس، ويعالج بالجلوس على الوسادة المطاطية إضافةً إلى المسكنات، ويمكن تجريب التخضيب الموضعي، وأخيراً يمكن التفكير باستئصال العصعص؛ إذا لم يستجب الألم
د. مازن كرديه —— استشاري اول جراحه العظام والعمود الفقري – والاصابات الرياضيه – وزراعه المفاصل
تلفون 00962795544993

قد تؤدي كسور العجز إلى مشاكل بولية عصبية المنشأ تستدعي إجراء خزع صفائح في العجز. كذلك من المضاعفات الشائعة في كسور العصعص: الألم المعند؛ ولاسيما حين الجلوس، ويعالج بالجلوس على الوسادة المطاطية إضافةً إلى المسكنات، ويمكن تجريب التخضيب الموضعي، وأخيراً يمكن التفكير باستئصال العصعص؛ إذا لم يستجب الألم