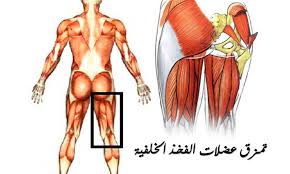
هناك ثلاثة عضلات تشغل الجزء الخلفي من الفخذ. و هذه العضلات تبدأ من أسفل الحوض عند المقعدة وتنتهي في أعلى عظمة الساق و تعمل أساسا على ثني مفصل الركبة.و قد تصاب هذه العضلات بتمزق جزئي بسيط أو تمزق كلي.
من الذي يصاب بتمزق العضلات
الخلفية للفخذ ؟
يمكن أن يصاب
بالتمزق اي إنسان
وهذه الإصابة كثيرا ما تحدث في الرياضيين و خصوصا الذين يشاركون في الألعاب الرياضية التي تتطلب الجري و القفز مثل كرة القدم و ألعاب القوى. كما أنها شائعة فى الرياضيين فى عمر المراهقة حيث يكون نمو العظام سريعا بينما لا تنمو العضلات بنفس المعدل.
سباب حدوث التمزق في العضلة الخلفية للساق
السبب الرئيسي في حدوث التمزق هو زيادة الحمل على العضلات
و قد يحدث ذلك عندما تتمدد العضلات فوق طاقتها أو يتم إنقباضها فجأة بقوة.
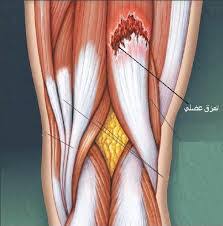
و هناك عوامل عدة يمكن أن تزيد من إحتمالات حدوث التمزق بما في ذلك:
- عدم الليونة في العضلات و قصرها
مما يحتاج من المعرض للإصابة بإتباع برنامج رياضى على مدار العام من تمارين الإطالة للعضلات .
2- ضعف العضلات
فالعضلات الضعيفة في حال الضغط بالتمرين عليها او بالمجهود ايًا كان تكون عرضة للإصابة بالتمزقات .
3- الإجهاد و التعب
في العضلات حيث يؤدي ذلك الى الإقلال من قدرة العضلة على إمتصاص الأحمال و بالتالي تصبح عرضة للتمزق .
وقد يحدث التمزق فى الألياف العضلية (بالجزء السميك من العضلات) أو فى الأوتار الموجوده فى نهاية العضلة. و فى بعض الحالات قد يقوم الوتر بشد جزء من العظام معه أثناء التمزق.
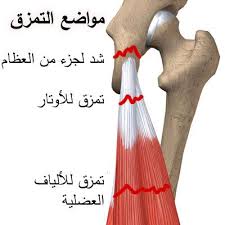
و بناء على شدة التمزق يتم تصنيفة هل هو من الدرجة الاولى او الثانية او الثالثة
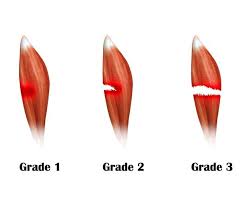
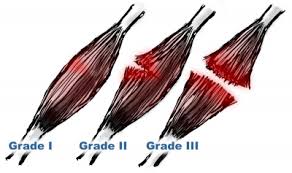
.
أعراض الإصابة بالتمزق .
تحدث بعض الإختلافات في أعراض التمزق تبعًا لدرجة التمزق و تتشابه
بعض الأعراض الاخرى
- في حال التمزق او الشد العضلي من الدرجة الأولى ( تمزق جزئي )
.
لا يشعر المصاب بأعراض التمزق غالبًا الا بعد الإنتهاء من الحركة
او النشاط الرياضي
و تظهر في شكل الشعور
بالتشنج في الفخذ ,
شعور بسيط بالألم عندما يتم تمديد العضلة و كذلك عند قبضها .
2 – في حال التمزق او الشد العضلي من الدرجة الثانية ( تمزق جزئي ) .
الشعور بالألم مباشرة و بشكل اشد من الدرجة السابقة اثناء المشي ,
ظهور او الشعور بالألم بقوة عند تمدد او تقلص العضلة .

3-في حال التمزق او الشد العضلي من الدرجة الثالثة ( تمزق كامل ) .
يعتبر هذا النوع من الإصابات من أنواع الإصابات الخطيرة التي يجب
عدم الإستهانة بها
و يكون من أعراضها الشعور
بالإحتراق الفوري مكان الإصابة
او الآلام الشديدة جدًا ,
عدم القدرة على المشي دون أن يكون هناك إحساس بألم شديد ,
عادة يظهر كدمات مكان حدوث التمزق
و ورم فوق الركود .
4 – في حال التمزق من الدرجة الثانية و الثالثة فإنه بعد يومين او ثلاث من حدوث الإصابة يظهر تكون كدمة فوق مكان التمزق و هى تتكون نتيجة للنزيف الذي حدث بين الأنسجة
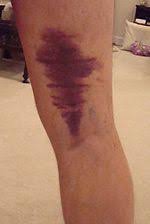
.
5 – القدرة على تحريك الركبة تصبح صعبة او منعدمة .

6-ظهور ورم في مكان حدوث التمزق .
7-ظهور او تكون فجوة في العضلات
التشخيص :
عادة ما يتم تشخيص هذه الحالة
بمعرفة التاريخ المرضي للإصابة
و بالكشف الألكلينيكي على المريض و ملاحظة موضع الألم و الزرقان.
و قد يلجأ الطبيب لعمل أشعة إذا كان هناك شك فى حدوث كسر لجزء من العظام.
و فى بعض الأحيان قد يتم اللجوء للرنين المغناطيسي للتأكد من التشخيص و تحديد درجتها.
العلاج :
عند حدوث الإصابة مباشرة
يجب عمل إجراء سريع للحد من النزيف بين الانسجة , حيث يتم وضع الثلج على مكان الإصابة على أن لا يكون الثلج مباشرة على الجلد مع الإستمرار في وضع الكمادات الباردة او كمادات الثلج لعدة مرات خلال اليوم لمدة تصل الى 20 دقيقة في المرة الواحدة , كما يتم الضغط على مكان الإصابة عن طريق الأربطة الضاغطة حتى يمنع التورم و تكون التجمعات الدموية لذا فإن بعض الاطباء قد يقوم بجعل المصاب يرتدي جبيرة للركبة لفترة
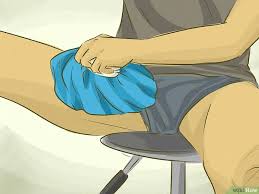
يختلف العلاج وفقا لسن المريض و نوع التمزق و موضعه و إحتياجات المريض فى ممارسة الرياضة.
الهدف من أي علاج – غير الجراحية أو الجراحي – هو المساعدة على العودة إلى جميع الأنشطة التي كان يقوم بها المريض.
العلاج التحفظي (غير جراحي)
عادة ما يلتئم التمزق بهذا النوع من العلاج و هو يشمل
- الراحة: وقد يوصي الطبيب بإستخدام العكازات لتجنب وضع الوزن على الساق.
- الثلج: استخدام كمادات باردة لمدة 20 دقيقة عدة مرات في اليوم و لكن لا تضع الثلج مباشرة على الجلد.
- أربطه ضاغطة لمنع التورم و حدوث تجمع دموي. و قد يوصي الطبيب بإرتداء جبيرة للركبة لفترة وجيزة لمساعدتها على الشفاء.
- رفع القدم المصابة بحيث يكون مستواها أعلى من مستوى القلب عند النوم و ذلك لتخفيف التورم.
ويمكن البدء في العلاج الطبيعي عند زوال الألم الشديد و التورم و ذلك بهدف التدرج فى زيادة مدى الحركة وقوة العضلات و زيادة مرونة العضلات.
العلاج الجراحي
قد يتم اللجوء للتدخل الجراحي فى:
• الحالات التى يحدث بها شد لجزء من العظام حيث يتم تحريك العظام الى موضعها السليم و تثبيتها بمسامير الى أن تلتئم.
• حالات التمزق الكامل للعضلات حيث يتم خياطة القطع.
الوقاية:
تشير الأبحاث أن ثلثي هذه الإصابات يمكن تجنبه بأتباع تمارين التقوية المناسبة فى صالات الألعاب.
كما أنه يجب عمل إحماء مناسب قبل المباريات مباشرة و ذلك بالهرولة البطيئة ثم الجري لمسافات قصيرة بصورة متقطعة حتى يزداد تدفق الدم للعضلة و تستعد للعبء المباراة.
و هناك تمرين ممتاز يمكن عمله بعد الإحماء لزيادة إستعداد العضلة.
حيث يقوم اللاعب بالجلوس على ركبته أثناء قيام المدرب بتثبيت الكاحل على الأرض. ثم يبدأ اللاعب فى الميل للأمام ببطء حتى بقترب صدره من الارض مستخدما عضلات الفخذ الفخذ الخلفيه لتجنب سقوطه للأمام. الى ان يصبح غير قادر على المقاومة فيسقط الى الأرض مستندا على كفيه الى أن يلامس صدره الارض. ثم يقوم بدفع نفسه الى وضع الجلوس على الركبة مرة أخرى و إعادة التمرين.
بعد زوال الألم البدء بالتمارين العلاجية :
- فرد مفصل الركبة و ثني مفصل الحوض وفقًا لتحمل المريض ؛ حيث يقوم بعمل هذا التمرين في بداية الجلسة و نهايتها و بين التمارين الأخرى )
- تطبيق مساج خفيف لتخفيف الألم
- استخدام الأدوية المضادة للألتهاب
- البدء بعمل تمارين لزيادة المدى الحركي للمرض مثل تمارين الاستطالة لعضلات الفخذ الأمامية و عضلة السمانة
- تطبيق تمارين الاستطالة لعضلة الفخذ الخلفية في حدود تحمل المريض ( ٤ – ٥ ) مرات و كل تمرين يستمر لمدة ١٥ – ٣٠ ثاني
تأهيل المريض للمرحلة الثانية
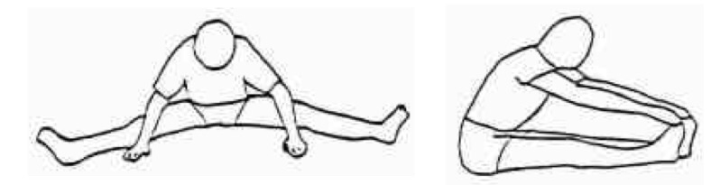
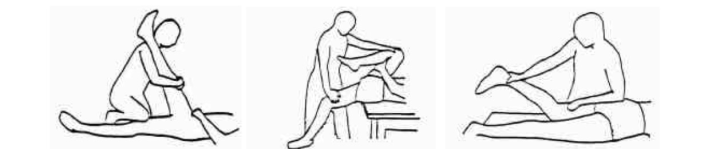
المرحلة الثانية :
- تطبيق كمادات ساخنة قبل التمارين بعد زوال خطر التجمع الدموي
- البدء باستخدام جهاز الموجات الصوتية و جهاز التبيه العضلي
- المواظبة على استخدام الأدوية الباسطة للعضلات كما يصف الطبيب النختص
- المحافظة على تمارين الاستطالة لعضلة الفخذ الخلفية
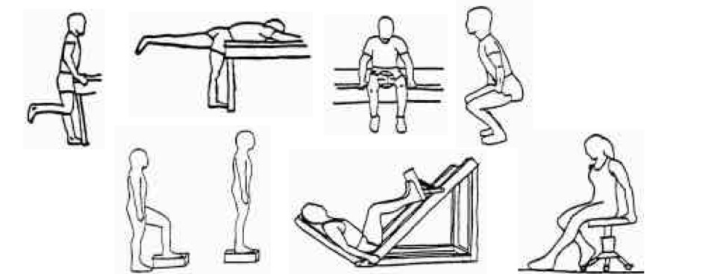
- البدء بتمارين التقوية ( باستخدام أوزان خفيفة و تكرار التمارين )
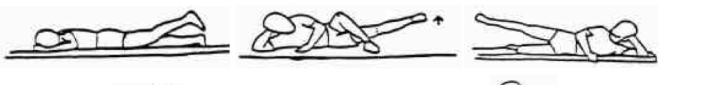
أ- رفع الرجل المصابة من وضعي : الاستلقاء على البطن، و الاستلقاء جانبًا
ب- ثني الرجل من وضع الوقوف
ج- إنحناء مفصل الحوض
د- ضغط الكرة من وضع الجلوس
هـ- جلسة القرفصاء الجزئية
و- صعود خطوة للأمام و العودة مرة أخرى
ز- دحرجة كلا الرجلين على سطح مرتفع
- تطبيق كمادات بالثلج بعد التمارين
- تأهيل المريض للمرحلة الثالثة
ج- المرحلة الثالثة :
- استمرار استخدام الكمادات الساخنة قبل التمارين
- استمرار استخدام جهاز الموجات الصوتية و جهاز التنبيه العضلي
- المحافظة على تمارين الاستطالة
- التقدم مع المريض بزيادة تمارين التقوية
- بدء المريض بممارسة الأنشطة اليومية
- و يجب أن يتم عمل هذه التمارين بصورة تدريجية تماما لإعطاء الفرصة الكاملة للعضلات للتقوية على ألا تجاوز الزيادة الأسبوعية فى التمرين 10% من أحمال الأسبوع السابق. كما يجب ملاحظة أن تدريبات الإطالة الشديدة قبل المباريات قد تضعف العضلات و تزيد من فرص تعرضها للإصابة.
د. مازن كرديه —— استشاري اول جراحه العظام والعمود الفقري – والاصابات الرياضيه – وزراعه المفاصل
تلفون 00962795544993