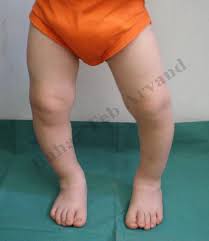
تكون المسافة بين الركبتين كبيرة بينما القدمين قريبتين من بعضهما
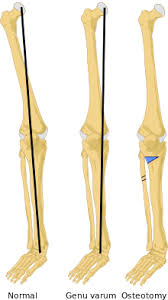
هي تشوه يتميز بتقوس الركبة إلى الخارج، مما يعني أن الجزء السفلي من الساق يكون داخليًا (إنسياً) بالنسبة لمحور الفخذ. وعادة ما يكون هناك تزوية إنسية في العظام السفلية (عظم الفخذ والساق).
ومن المُسلَّم به على نطاق واسع أنه حتى عمر سنتين،
قد تكون الركبة الفحجاء فسيولوجية في الأطراف السفلية.
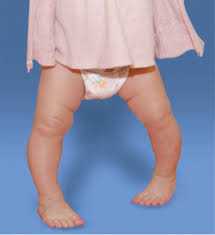
ومن السمات المميزة لهذه الحالة: الانحناء المتناظر وغير المؤلم، والميل إلى التعثر
تُحلّ المشكلة تلقائيًا دون علاج مع النمو الطبيعي.
كل ما هو مطلوب تعليم الوالدين والمتابعة الدورية للتحقق من الشفاء.
خلال هذه الفترة يمكن لعكس الأحذية أن يقلل من وتيرة التعثر. لذا يجب التمييز بين التقوس الفسيولوجي والحالة المرضية التي تستدعي العلاج
الأسباب
الكساح.
سوء التغذية
والعدوى
الإصابات والحوادث
والأورام
داء بلاونت
الطفولة
الأطفال حتى سن 3 إلى 4 سنوات لديهم درجة من حالة الركبة الفحجاء. يجلس الطفل مع باطن القدمين مواجهين بعضها البعض، والساق والفخذ متجهتان للخارج. وإذا تم بسط الأطراف على الرغم من أن الكاحلين متلاصقان، تكون هناك مساحة واضحة بين مفاصل الركبة. خلال السنة الأولى من الحياة، يحدث تغيير تدريجي إذ تقترب مفاصل الركبة من بعضها البعض، وينحدر عظم الفخذ للأسفل وإلى الداخل نحو مفاصل الركبة وتصبح الساق أكثر استقامة.

وتحدث هذه التغيرات بينما العظام التي تتكون أوّليًا من الغضاريف تصبح تدريجيًا متعظِّمة. وبمرور الوقت يبدأ الطفل في المشي، يتم إعداد الأطراف السفلية من خلال اتجاهها وصلابة العظام لدعم وزن الجسم
التشخيص
التشخيص ركبة فحجاء لو كانت المسافة بين الركبتين أكثر من 3 سنتيمتر
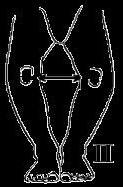
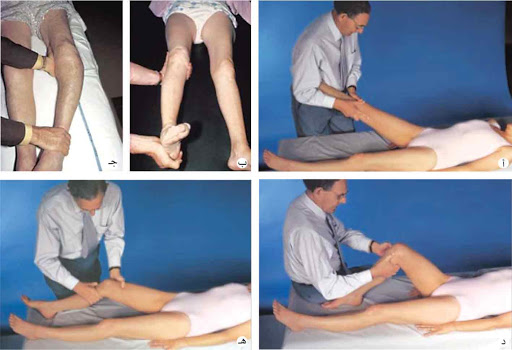
يجب أن يقف الطفل على قدميه معًا وبوزن متساوٍ على كلا الساقين،
يكون من السهل قياس المسافة بين اللقمتين.
ومع مراقبة مشية الطفل يجب ملاحظة زاوية تقُّدم القدم. في وضعية الانكباب، يُقاس دوران الورك إلى الداخل وإلى الخارج (التواء الفخذ) ومحور الفخذ والقدم (التواء الظنبوب).
بالإضافة إلى ذلك، فحص العمود الفقري بأكمله وتسجيل طول الطفل، وفحص تقوس الكاحل.
الدراسات المختبرية
إذا كانت مشاكل العظام الأيضية هي مصدر القلق،
يجب عمل دراسات الدم والبول واستشارة طبيب الغدد الصماء.
وفي عدد قليل من المرضى، يمكن عمل دراسات كثافة العظام.
التصوير بالأشعة
التصوير الشعاعي العادي
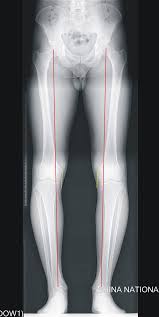

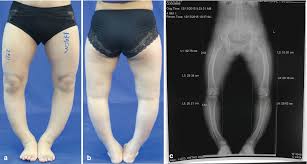
هو الإجراء التشخيصي الوحيد المطلوب في معظم الحالات.
والمعيار الذهبي للتصوير الشعاعي هو عرض كامل الطول للأطراف السفلية، والذي يتم التقاطه مع مواجهة الرضفة للأمام..
وأدق طريقة هي قياس الزاوية المشتركة بين الساق والمفصل في كل مستوى. وتشمل هذه الزاوية الفخذية البعيدة الجانبية وهي عادة 84 درجة، وزاوية الظنبوب الطبية القريبة وهي عادة 87 درجة.
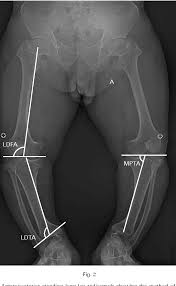
وبالإضافة إلى ذلك، يمكن قياس زاوية تقارب المفصل والأشعة السينية لإثبات مساهمة الأربطة الجانبية في التشوه
العلاج
تختلف مُعالجة اضطرابات العظام استنادًا إلى الحالة، وقد تزول بعضُ الاضطرابات مع التقدّم في السن،
ولكن قد تحتاج اضطرابات أخرى إلى استخدام السنادات أو التدخل الجراحي.
إذا حدث ضرر في صفيحة النمو، قد تكون الجراحة مفيدةً.
وقد تؤدي إعادة ترصيف النهايات المنفصلة أو ذات الترصيف السيِّئ لصفيحة النمو إلى استعادة النمو الطبيعيّ للعظم جراحيًا. من خلال تقليل التهيّج الناتج عن سوء الترصيف، قد تحُول الجراحة دُون حدُوث التهاب المَفاصِل في المَفصِل.
إذا تسبَّب اضطراب عظمي في تشوه جسدي فقد يصاب الأطفال بالقلق أو الاكتئاب. كما قد تكون بعضُ علاجات اضطرابات العظام صعبة القبول على المستوى النفسي أيضًا؛ فعلى سبيل المثال، قد يكون المراهقون مترددين في استخدام سنادة الظهر لعلاج الجنف، وذلك لأن فعل هذا يجعلهم يظهرون بشكل مختلف عن أقرانهم. قد تخفف استشارة اختصاصيّ من القلق أو الاكتئاب، وقد تساعد الأطفال أيضًا على تجاوز مرحلة المُعالَجات الصعبة
بشكلٍ عام، لا حاجة إلى العلاج في الأعراض مجهولة السبب في الأطفال الصغار بسبب الاختلافات التشريحية. وغالبا تحل لوحدها تدريجيا
العلاج الطبي
في تقوس الساق الفسيولوجي،
يجب طمأنينة الوالدين ولكن لا يوجد علاج ضروري قبل عمر سنتين،
ولا بد من مواصلة المتابعة.
بينما التقوس المرضي،
فبعضه يعتمد على المشدات،
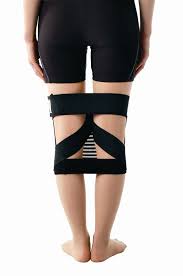
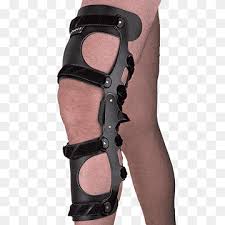
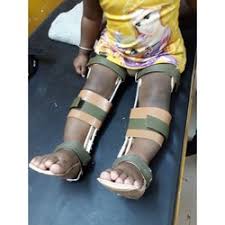
إلا أن تراخي الأربطة الجانبية للأطفال قد يتعارض مع هذه الاستراتيجية العلاجية لأن القوة التي تطبقها الأقواس يمكن أن تضر الأربطة.
في الحالات الأيضية مثل الكساح،
يكون العلاج الطبي أمر بالغ الأهمية للنجاح.
وقد تكون هناك تدابير أخرى مناسبة ينبغي اتخاذها مثل العلاج الغذائي للمشاكل الهضمي،
وإعطاء البايفوسفونيت في حالات مختارة من هشاشة العظام، والعلاج الجيني لاضطرابات تخزين الكولاجين.
العلاج الجراحي
يُوصى العلاج عندما تستمر الحالة إلى ما بعد 3 سنوات ونصف.
عندما يحدث التشوه في المرضى الأكبر سنًا إما من إصابة أو مهنيًا، يكون العلاج الدائم الوحيد هو الجراحة.
خيارات التدخل الجراحي
هناك مجموعة متنوعة من الخيارات للتدخل
النمو الموجه
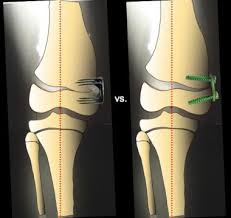
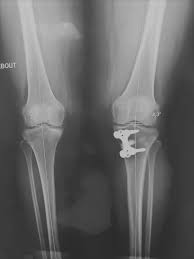
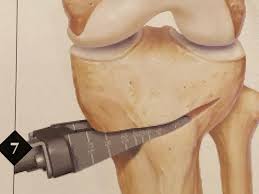
هو أسلوب التدخلات البسيط والحد الأدنى لتصحيح الركبة الفحجاء في الأطفال.
والميزة الرئيسية لهذا التدخل هي طبيعته المؤقتة التي يمكن عكسها.
المضاعفات
لهذا الإجراء العملي الدقيق والبسيط نسبيًا مضاعفات نادرة.
مثل مشاكل
التئام الجروح
ندبة الجلديه .
وقد تتباعد البراغي مع النمو؛
ومع ذلك، فإن هذا الاختلاف لا يتطلب تبديل المسمار.
ولأن العظم لا ينقسم، فلا حاجة إلى الانتظار حتى يشفى قبل السماح للطفل بالعودة إلى الأنشطة العادية. هناك عدد من المشاكل المحتملة والنظرية مع استخدام الثماني لوحات.
- العدوى –
إذا تطورت عدوى عميقة في الجرح، ويجب إزالة الألواح
- حركة المسمار –
وهذا أمر نادر الحدوث ولكن قد يحدث في بعض الأحيان؛
والحل هو إعادة توجيه المسمار عن طريق الجلد تحت توجيه فلوروسكوبيك

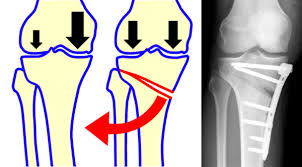
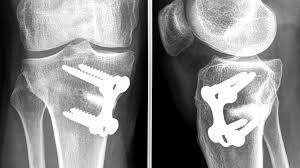
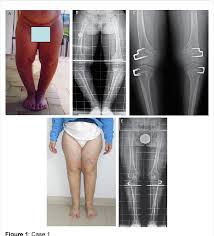
ملاحظه :علاج إعوجاج الركبة عند الكبار يكون بالجراحة لإصلاح الإعوجاج كي يستطيع الإنسان أن يمشي بطريقة طبيعية و لا يتعرض للخشونة المبكرة و إصابات الغضاريف و الأربطة.
د. مازن كرديه —— استشاري اول جراحه العظام والعمود الفقري – والاصابات الرياضيه – وزراعه المفاصل
تلفون 00962795544993